Tarikh Mula Diterbitkan: 14 Januari 2019
Tarikh Suntingan Terakhir: 22 Oktober 2022
Keperluan Memantau Masuk-Keluar Cecair
Pemantauan ialah satu proses penting dalam penjagaan pesakit. Ia memberi gambaran kepada keadaan pesakit, kemajuan, perubahan pada penyakitnya dan sebarang kesan baik atau buruk dari rawatan yang diberikan. Pemantauan kemasukan cecair menolong penjaga untuk menentukan supaya pesakit mendapat jumlah cecair dan zat makanan lain yang diperlukan. Pemantauan pengeluaran dapat menunjukkan sama ada jumlah pengeluaran air kencing mencukupi dan juga sama ada pesakit dapat membuang air besar dengan sempurna.
Kegunaan Carta Keluar-Masuk Cecair
Carta Keluar-Masuk Cecair merupakan satu cara untuk memaparkan dan berkongsi maklumat mengenai apa jua cecair yang:
- diambil oleh pesakit melalui mulut atau saluran intravena
- keluar sendiri atau dikeluarkan dari pesakit
Dengan menggunakan sukatan dalam unit yang standad (mL), kiraan selepas dicampur-tolak dan jumlah dapat dibuat. Carta ini juga dipanggil Carta Imbangan Cecair.
Disamping itu, catatan boleh juga dibuat untuk pemakanan dan pembuangan najis.
Asas Fisiologi yang Digunakan Disebalik Carta Keluar-Masuk Cecair
Secara tidak langsung carta ini memberi gambaran kepada keadan fisiologi tubuh pesakit termasuk:
- Fungsi gastrointestinal (kemampuan menelan, minum, menghazam makanan, pergerakan perut dan usus)
- Imbangan cecair dalam badan (sama ada kuantiti pengambilan lebih atau kurang dibandingkan dengan pengeluaran)
- Fungsi ginjal (buah pinggang)
- Berlakunya kehilangan atau penyimpanan (retention) luar biasa cecair
Jumlah cecair yang diperlukan oleh seseorang dan pengeluaran air kencing berbeza mengikut umur, berat badan, aktiviti dan keadaan persekitaran (suhu dan humiditi).
Jumalah cecair yang diperlukan oleh seseorang yang beratnya antara 50-90 kg adalah lebih kurang 2500 hingga 3000 mL dalam tempoh sehari ataupun 2 mL/kg/jam. Biasanya keperluan ini diperolehi dari sumber:
- Air yang diminum (biasanya 2000 mL)
- Air yang sebahagian dari makanan (pepejal atau semi pepejal)
- Air yang dihasilkan oleh metabolism badan
Sebahagian besar air ini dikeluarkan sebagai air kencing. Kuantitinya boleh disukat dengan pelbagai kaedah. Seorang dewasa biasanya mengeluarkan sejumlah 1000 hingga 1500 mL air kencing dalam sehari.
Satu lagi cara biasa air keluar dari badan ialah melalui peluh dan penwapan/sejatan (evaporation) dari selaput mukus (mulut, tekak, saluran pernafasan). Jumlah yang keluar melalui kesemua mekanisma ini adalah lebih kurang 800-1000 mL, bergantung kepada suhu dan kelembapan (humidity) persekitaran. Dalam kaedah carakerja klinikal yang biasa, jumlah ini tidak dapat disukat lalu tidak dikira dan disebut sebagai kehilangan yang tidak perasan atau tidak boleh dikesan (insensible loss).
Jumlah yang keluar sebagai air kencing ditambah dengan jumlah yang tidak dikesan mengimbangi jumlah cecair yang diambil. Jika jumlah yang hilang bertambah akibat lebih berpeluh dan meningkatnya penwapan (sejatan) disebabkan kenaikan suhu persekitaran, hasilnya jumlah air kencing akan berkurangan.
Lebih kurang 200 mL air dikeluarkan bersama najis tetapi biasanya tidak disukat. Jika pesakit mengalami cirit-birit, ia akan kehilangan sejumlah air yang agak banyak. Kehilangan ini boleh dianggar dari kekerapan membuang najis. Semuanya perlu diambil kira walaupun tidak disukat dengan tepat.
Penggunaan Borang/Carta Untuk Rawatan Pemberian Cecair
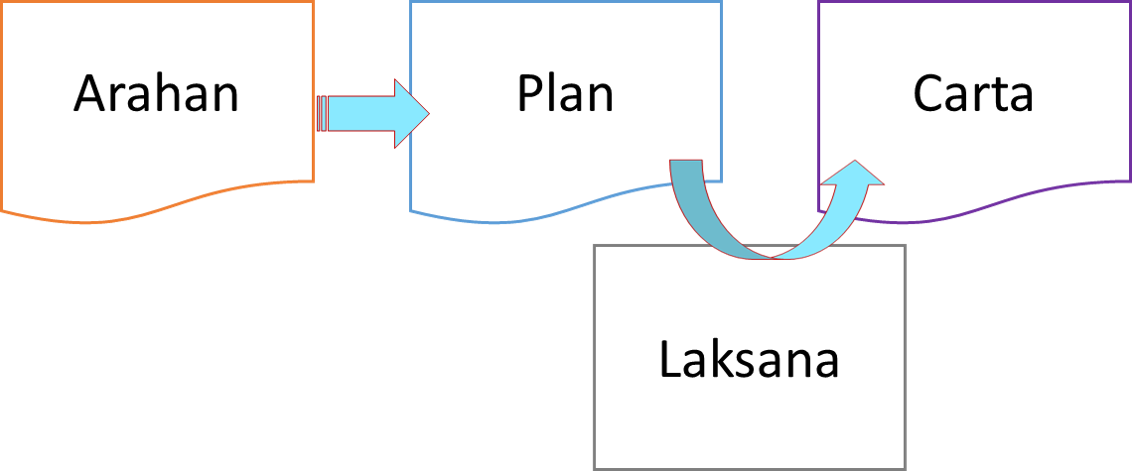
Proses rawatan pemberian cecair kepada pesakit bermula dengan arahan dari doktor yang menjaga. Selepas itu, dua jenis borang/carta perlu digunakan ia-itu borang perancangan dan carta untuk merekod pelaksanaannya. Kandungan masing masing adalah seperti berikut:
- Pelan (menentukan kemasukan cecair)
- Jenis cecair yang hendak diberi
- Sukatannya
- Tambahan yang dicampurkan seperti elektrolit atau ubat
- Carta (Rekod Pelaksanaan dan Penemuan)
- Kemasukan – Aktiviti pelaksanaan termasuk berapa banyak, serta kekerapan cecair diberi/diambil serta urutannya
- Pengeluaran – Penemuan mengenai kekerapan cecair keluar atau dikeluarkan serta sukatannya
- Imbangan Masuk-Keluar Cecair dalam 24 jam
Untuk sesetengah keadaan, sifat cecair yang keluar (kepaduan berpandukan warna, kekeruhan dsb.) dan pembuanangan air besar juga dinotakan. Keadaan najis (kepejalan, warna) juga mungkin diceritakan.
Plan memberi panduan kepada pemberi khidmat tentang aspek tertentu rawatan pemberian cecair. Semasa pelaksanaan data dipindah dari arahan kepada pelan dan darinya kepada carta. Selepas itu perlakuan dan penemuan di catat kedalam carta.
Memindahkan Butiran Arahan Serta Pelan Kedalam Carta
Lazimnya, arahan memberi cecair ditulis dalam nota pesakit sebagai sebahagian dari arahan rawatan. Kemudian, jururawat akan menyalin arahan ini kedalam sekeping kertas yang akan menjadi panduan kepada pemberian cecair.
Amalan yang lebih baik adalah bagi doktor membuat arahan beserta plan sekali gus. Untuk tujuan ini, doktor tidak sahaja memberi arahan tetapi menulis panduan disusuli dengan taklimat kepada jururawat.
Plan (sama ada dibuat oleh jururawat atau pun doktor) ditulis diatas kepingan kertas kecil dan dikepilkan bersama Carta Keluar-Masuk Cecair pesakit lalu diletak diatas papan klip (clipboard) bersama carta pemantauan lain pesakit tersebut.
Butiran pada plan kemasukan kemudiannya disalin kedalam carta Keluar-Masuk Cecair.
Carta Keluar-Masuk Cecair berbentuk jadual yang ditulis atas kertas bersaiz A4 mudah dipakai kerana semua butiran dan penemuan dicatit pada satu muka kertas.
Bagaimana butiran dipindahkan dari plan ke carta akan dibincangkan dengan lebih lanjut.
Keperluan (Indikasi) Memantau Pengambilan Cecair
Biasanya jika pesakit dapat mengambil makanan serta kencing dan buang air besar secara normal, pemantauan terpeinci melalui carta tidak diperlukan. Namun keperluan untuk memantau keluar-masuk cecair tidak terhad hanya pada ketika cecair diberi melalui saluran intravena. Dalam keadaan tertentu pesakit yang minum melalui mulut pun perlu dipantau imbangan cecairnya.
Keperluan Memantau Pengambilan Cecair Melalui Mulut atau Tiub
Terdapat keadaan dimana pengambilan cecair melalui saluran alimentari perlu dipantau termasuk:
- Apabila terdapat kesangsian sama ada pesakit berdaya mengambil sendiri jumlah cecair yang mencukupi melalui mulut.
- Apabila semua keperluan perlu diberi melalui tiub
- Apabila pemberian sedang diubah dari saluran intravena atau tiub kepada pengambilan sendiri melalui mulut
Pada peringkat awal rawatan, perawat perlu memastikan pesakit dapat mengambil makanan dan minuman dengan sendiri. Begitu juga kalau pesakit baru dibenarkan makan-minum selepas berpuasa, contohnya selepas pembedahan. Sesudah dipastikan tiada masaalah, pemantauan melalui carta tidak lagi diperlukan tetapi cukup dengan pemerhatian sahaja. Jika terdapat kesangsian, pemantauan perlu diteruskan untuk membuktikan pesakit berdaya mengambil sendiri jumlah cecair yang mencukupi melalui mulut. Jika pengambilan didapati kurang, pemberian melalui saluran alternatif selain dari mulut perlu dimulakan.
Keperluan (Indikasi) Memberi Cecair Melalui Saluran Intravena (Intravenous – IV)
Terdapat beberapa indikasi untuk memberikan cecair melalui saluran intravena:
- Sebagai gantian kepada minuman ketika pesakit diperlukan berpuasa
- Sebagai gantian kepada minuman ketika pesakit tidak berupaya makan dan minum kerana saluran biasa tersekat atau tidak berfungsi
- Keperluan memberi cecair tambahan dengan cepat kerana memperbetulkan kekurangan yang teruk disamping memastikan ia mendapat keperluan harianya
Keperluan Memantau Bila Memberi Cecair Melalui Saluran Intravena
Sebarang pemberian/pengambilan cecair melalui saluran intravena wajib dipantau. Penegecualian hanya wajar jika cecair hanya diberi dalam sukatan yang kecil dalam tempoh yang singkat (beberapa minit sahaja).
Pelan Pemberian Cecair Melalui Saluran Intravena
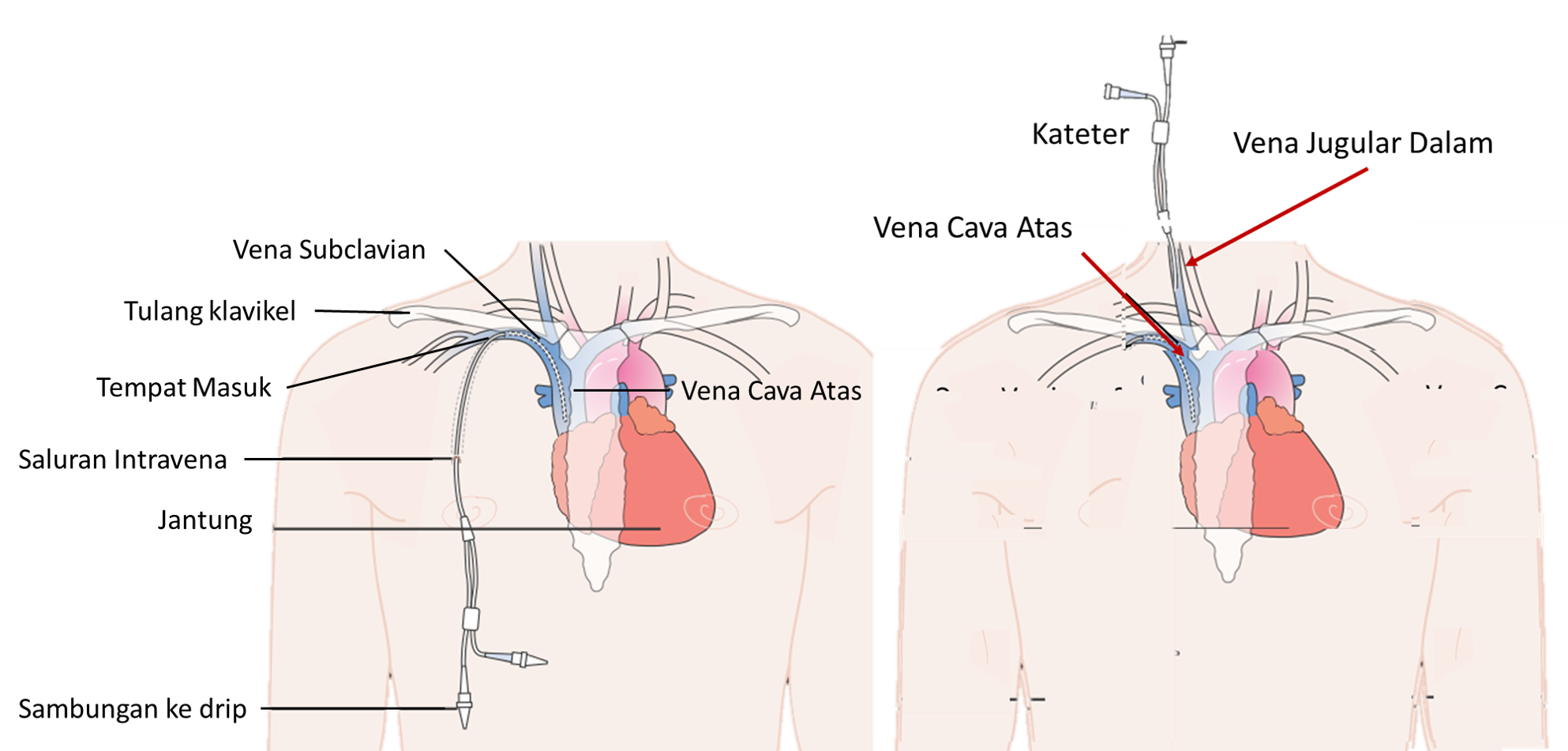
Biasasanya arahan dan plan pemberian cecair melalui saluran intravena, dibuat oleh pihak doktor yang merawat. Cecair boleh dialirkan kedalam vena periferal (luar) atau vena sentral (dalam). Vena periferal yang biasa digunakan adalah yang terdapat di tangan, lengan, kaki serta kepala (untuk kanak kanak). Vena central ialah vena besar dan yang lazim digunakan adalah vena internal jugular, subclavian dan femoral. Vena talipusat (umbilical) kadang kadang diguna untuk kanak kanak baru lahir.
Jumlah dan kadar aliran pula bergantung sama ada tujuannya sekadar menampung keperluan biasa atau untuk memperbetulkan kekurangan cecair dalam badan.
Arahan Untuk Kes Kecemasan
Dalam keadaan ini pelan dibentuk supaya mencapai tujuan berikut:
- Resusitasi (kecemasan), jumlah yang diperlukan untuk mencapai isipadu darah (blood volume) yang mencukupi untuk mengembalikan tekanan darah dan selanjutnya perfusi sel sel badan
- Menngembalikan semula imbangan cecair dalam badan
Jika cecair diperlukan untuk resusitasi (kecemasan), jumlah yang diperlukan untuk menstabilkan pesakit dalam tempoh terdekat perlu dicadangkan dahulu. Cecair tersebut biasanya terdiri dari darah, plasma, gantian plasma dan normal-saline. Selepas cecair permulaan diberi, regim itu kemudiannya dikajisemula dengan mengambil kira keadaan pesakit selepas rawatan itu serta mengambil kira sama ada terdapat kehilangan cecair berterusan seperti pendarahan atau kehilangan plasma.
Setelah rawatan kecemasan berakhir, doktor mengambil kira keperluan harian (24 jam) pesakit ditambah dengan sebarang kekurangan cecair dalam tubuh pesakit (defisit cecair, dehidrasi) yang masih wujud dan sebarang kehilangan yang dijangka akan terus berlaku. Biasanya, jumlah air kencing dijadikan petunjuk selain memberi perhatian kepada perubahan Hb-PCV dan tahap Urea dalam darah.
Arahan Untuk Kes Baru Bukan Kecemasan
Untuk kes yang tidak memerlukan rawatan kecemasan, tetapi perlu diberi keseluruhan keperluan cecair secara intravena, doktor akan mencadangkan pemberian dengan mengambil kira keperluan 24 jam pesakit. Ini bergantung kepada indikasi pemberian cecair.
Pesakit yang tidak mendapat cecair kerana terpaksa berpuasa atau tidak berupaya minum memerlukan keperluan biasa. Jika terdapat kekurangan cecair dalam tubuh pesakit (defisit cecair, dehidrasi), anggaran jumlah defisit ini perlu ditokok kepada keperluan harian. Jika pesakit dijangka akan terus kehilangan cecair atas sebab sebab tertentu, anggaran sukatan kehilangan intu perlu ditambah kepada jumlah keperluan 24 jam pesakit.
Keperluan cecair 24 jam = keperluan biasa + defisit hari sebelumnya + anggaran kehilangan hari ini
Tempoh 24 jam ini bermula bila bila masa saja pemberian cecair intravena dimulakan. Doktor boleh memberi arahan pemberian melangkaui tempoh hari bekerja para jururawat. Ini tidak menjadi masaalah kerana infusi cecair melalui intravena memang diberi secara berterusan. Jadi, jururawat boleh membuat perancangan melewati hari berikutnya sehinggalah doktor memberi arahan baru.
Arahan Rutin Untuk Kes Yang Berkeadaan Stabil
Jika keadaaan pesakit baru sudah stabil selepas rawatan awal, doktor bolehlah memberi arahan pemberian secara rutin, untuk tempoh bekerja 24 jam. Arahan perlu dibuat setiap hari setelah mengkaji carta keluar-masuk hari sebelumnya dan mengambil kira keperluan pesakit pada hari tersebut. Tempohnya bermula dari waktu arahan baru dibuat yang tidak semestinya mengikut syif jururawat. Misalnya jika doktor memberi arahan semasa membuat lawatan harian pada pukul 9 pagi, tempoh pemberian untuk 24 jam berakhir pada 9 pagi keesokkannya.
Sebaliknya, perkiraan imbangan keluar-masuk tidak dibuat mengikut hari kalendar, sebaliknya mengikut hari bekerja (7 pagi semalam hingga 7 pagi hari kini, bukan 12 malam semalam hingga 12 malam hari kini).
Jika plan perlu ditukar dalam tempoh hari yang sama, plan perlu mengambil kira jumlah cecair yang diberi setakat itu. Plan hendaklah bermula dari waktu pertukaran dibuat untuk lebihan tempoh 24 jam yang dicadang sebelumnya. Contohnya, bila tempoh 24 jam dikira dari 7 a.m. hingga 7 a.m. keesokannya, jika doktor membuat keputusan ingin menambah 500 mL lagi cecair pada pukul 2 p.m., jumlah dari 7 a.m. hingga jam 2 p.m. perlu dikira. Arahan selepas itu ialah bagi tempoh 2 p.m. hingga 7a.m keesokannya (17 jam). Bilangan beg, jenis cecair dan tempoh infusi unruk setiap beg perlu ditulis semula. Dengan itu jrurawat perlu mengira semula kadar aliran infusi. Cara ini akan menentukan bahawa jumlah yang dikehendaki pada hari itu akan bertambah sebanyak 500 mL.
Mengambil kira semua pertimbangan ini, arahan pemberian cecair perlu disampaikan dengan lebih jelas.
Cara Biasa Tetapi Tidak Betul Memberi Arahan
Kerapakali sesetengah doktor akan menulis arahan seperti dibawah:
| 3 botol Dextrose 5%, 2 botol Normal Saline campur dengan 3 gm KCl dalam 24 jam. |
Menulis arahan dengan cara ini tidak digalakkan kerana ia tersangat bergantung kepada kebolehan jururawat untuk:
- Memahami arahan itu
- Menentukan sendiri aturan jenis cecair (yang didahulu atau dikemudiankan)
- Mengira sukatan yang perlu diberi dan tempohnya
Dengan arahan kurang jelas ini, senario berikut mungkin berlaku:
Jururawat akan membahagikan 2500 mL dengan 24 jam (satu botol dianggap mengandungi 500 mL). Dia mungkin memberi 1500 mL Dextrose 5% dahulu sebelum memberi 1000 mL Normal Saline. Sebaliknya, doktor mengaharapkan, jururawat memberi Normal saline dahulu dan diselang selikan dengan Dextrose 5%. Andaian juga dibuat disini bahawa jururawat akan memcampurkan 1 gm KCl kedalam 500 mL cecair. Cara yang lebih baik tetapi masih tidak tepat adalah seperti berikut:
| 3 botol Dextrose 5% dengan setiap botol dicampur 1 gm KCl dan 2 botol Normal Saline dalam 24 jam. |
Namun cara ini pun masih kurang memuaskan.
Menulis Arahan Dengan Lebih Tepat
Pemberian cecair adalah proses penting yang mengundang bahaya jika disalahtafsirkan. Arahan, plan dan pelaksanaannya perlu dibuat dengan jelas agar rawatan diberi dengan berkesan dan selamat. Pemberian cecair IV yang sempurna perlu menyatakan:
- Jenis cecair yang hendak diberikan,
- Sukatan
- Masa mula
- Tempoh ia perlu dihabiskan
- Saluran yang digunakan
Menulis Arahan Bersama Plannya Sekali
Untuk lebih jelas eloklah doktor menulis arahan dan juga plan pada lampiran yang sama seperti ditunjukkan dibawah. Jururawat hanya perlu mengira kadar aliran. Gunapakai cara ini tertakluk kepada polisi hospital berkenaan.
Doktor perlu peka kepada kaedah yang digunapakai oleh jururawat. Jururawat akan lebih memahami kehendaknya jika ia menyatakan aturan pemberian setiap jenis cecair serta waktu mula dan tempoh infusi dengan jelas.
PROSES PEMBERIAN CECAIR INTRAVENA
Jenis Larutan Yang Biasa Digunakan
Beberapa jenis cecair boleh diberi keada pesakit mengikut keperluan. Antara yang kerap digunakan ia-lah:
- Air dalam bentuk larutan tertentu
- Larutan Elektrolit
- Larutan mengandungi pelbagai bahan makanan (Total Parenteral Nutrion – TPN)
- Darah
- Produk yang dilerai dari darah seperti Plasma, platlet dsb.
- Gantian plasma (gel, dextran dsb.)
Cecair mengandungi ubat ubatan juga kerap diberi samada dalam bentuk sudah tersedia atau dibancuh oleh jururawat atau pegawai farmasi.
Cecair dibekalkan dalam beg atau botol plastik atau dalam botol gelas. Bergantung kepada jenis, saiz beg/botol boleh memuatkan antara 50 hingga 2000 mL cecair. Bagaimana pun beg/botol 500 mL paling kerap digunakan.

Jenis Larutan Untuk Memberi Air
Keperluan air tidak boleh diberi sebagai air kosong (H2O) kerana ia akan membuatkan air masuk kedalam sel sel darah yang akan mengembang dan pecah. Sebaliknya, air perlu ditambah dengan Dextrose dalam nisbah 5 gm dalam 100 mL air (Dext 5%) untuk menjadikan osmalaritinya sama dengan plasma.
Air juga diberi dalam bentuk larutan NaCl (garam) dalam air yang isotonic bila dibandingkan dengan plasma. Larutan isotonik mengandungi 9 gm NaCL dalam 100 mL air (disebut sebagai ‘Normal Saline’). Amaun NaCl itu boleh juga dilarutkan kedalam air yang sudah mengandungi Dext 5% disebut sebagai ‘Normal saline dalam Dext 5%’.
Jenis Larutan Elektrolit Yang Boleh Digunakan
Larutan Natrium
Elektrolit Natrium (Na+) merupakan keperluan harian yang wajib. Ia diberi dalam bentuk larutan NaCl (garam) dalam air. Biasanya Normal saline digunakan tetapi terdapat juga keadaan khas dimana larutan yang mengandungi kurang dari 9 gm/100 mL (hipotonik) dan lebih dari itu (hipertonik) digunakan.
Larutan Potasium
Satu lagi jenis elektrolit yang perlu diberi keutamaan ialah Potasium (K+). Biasanya K+ tidak diberi jika pesakit tiada kekurangan atau kehilangan dan hanya berpuasa selama tidak lebih dari 3 hari. Ini adalah kerana terdapat simpanan yang mencukupi dalam badan untuk menampung keperluan dalam tempoh itu. Jika pesakit hanya bergantung kepada cecair IV untuk menampung keperluan bagi lebih dari 3 hari, potassium perlu ditambah kepada regim pemberian cecair.
Jika perlu, ia diberi dalam bentuk larutan KCl (Potassium chloride) yang dicampurkan kedalam cecair yang hendak diberi. Mengikut amalan, KCl boleh dibekalkan oleh farmasi dalam bentuk larutan 1 gm KCl dalam satu vial 10 mL (mengandungi 13 meq) atau dalam bentuk 10 meq dalam satu vial 10 mL. Larutan K+ yang dibekalkan perlu dicairkan kedalam satu beg/botol 500 mL Dext 5 % atau Normal Saline yang hendak diberi. Namun kepekatannya tidak boleh melebihi 2 gm dalam 500 mL cecair atau 25 meq dalam 500 mL cecair.
Proses mencampur KCl kedalam botl/beg cecair yang hendak diberikan boleh dilkukan oleh pegawau farmasi atau jururawat bergantung kepada polisi hospital berkenaan. Kedua dua kumpulan professional ini perlu diberi latihan yang sewajarnya untuk memastikan asepsis dan ketepatan campuran.
Pengiraan Kadar Aliran
Jika tempoh pemberian ditulis dengan jelas, jururawat boleh mengira kadar aliran mengikut kiraan mL/jam dengan membahagikan sukatan cecair (mL) dengan tempoh (jam). Tindakan selanjutnya bergantung kepada sama ada mesin Pam Infusi Automatik atau Set Titisan Cecair menggunakan Kuasa Graviti digunakan,
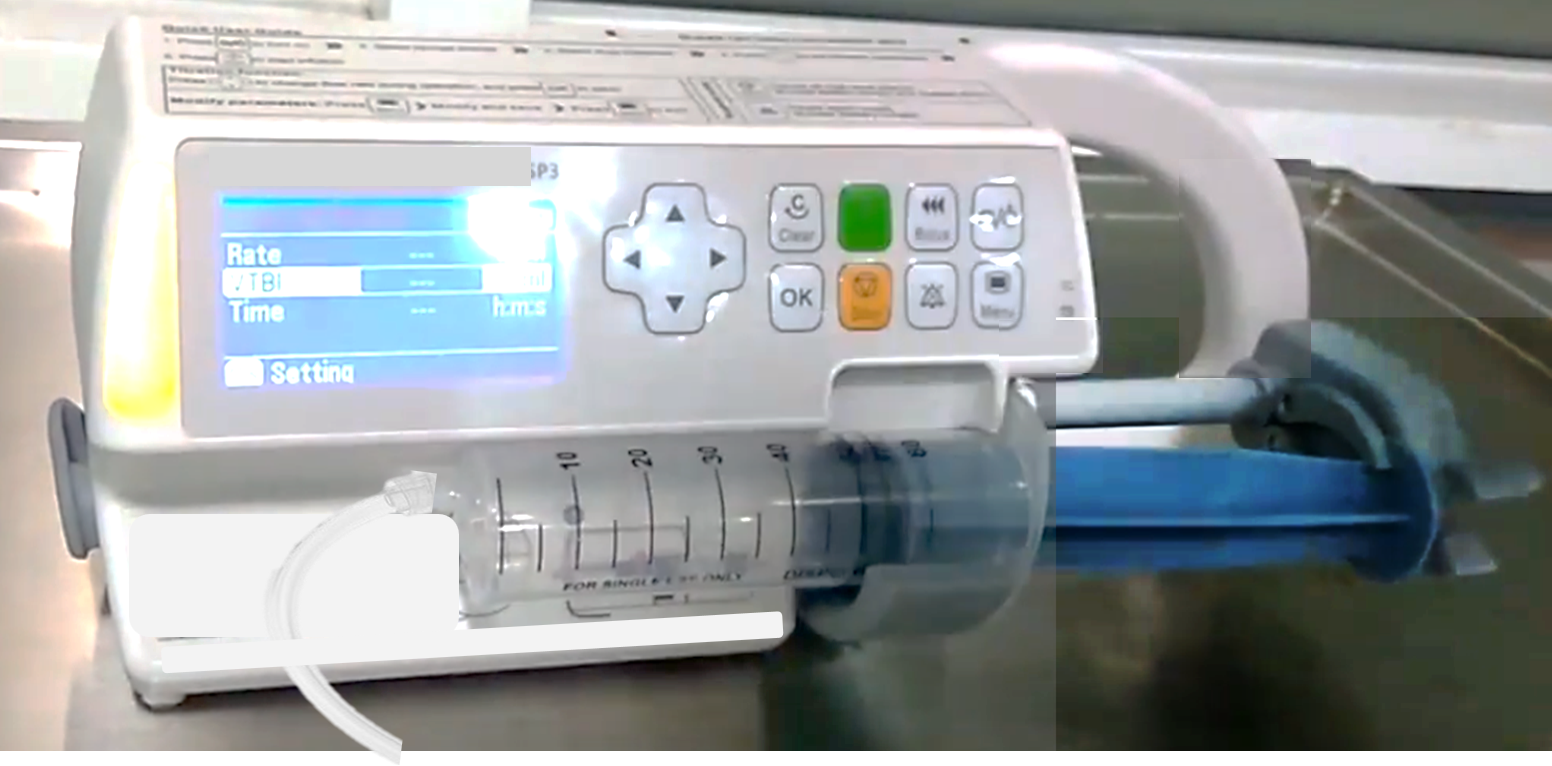
Pengunaan Pam Infusi Automatik
Penggunaan pam infusi membolehkan kadar infusi dan dengan itu jumlah infusi ditetapkan dengan tepat dan mudah. Ia wajib digunakan bagi sebarang keadaan dimana sukatan yang tepat diperlukan contohnya untuk kanak kanak baru lahir,dan untuk memebri ubat seperti inotrop, heparin dan morfin.
Bagi penggunaannya, jururawat hanya perlu memasang set pada botol/beg dan melalukan tiubnya melalui mesin. Kemudian ia perlu memasukkan data tentang jumlah cecair dan tempoh sebagai input kedalam peranti mesin tersebut.
Mesin akan mengira dan memaparkan kadar aliran secara automatik dalam mL/min. Kadar ini boleh dikira hingga satu titik perpuluhan (one decimal point). Contohnya kadar infusi jika pada mulanya ditetapkan sebagai 4.0 mL/min boleh dinaikkan dengan tambahan 0.1 mL menjadikan 4.1 mL/min dan seterusnya. Malah (bagi sesetengah mesin) kadar perlahan serendah 0.1 mL/jam pun boleh ditetapkan.
Mesin juga akan memaparkan jumlah cecair yang sudah masuk.
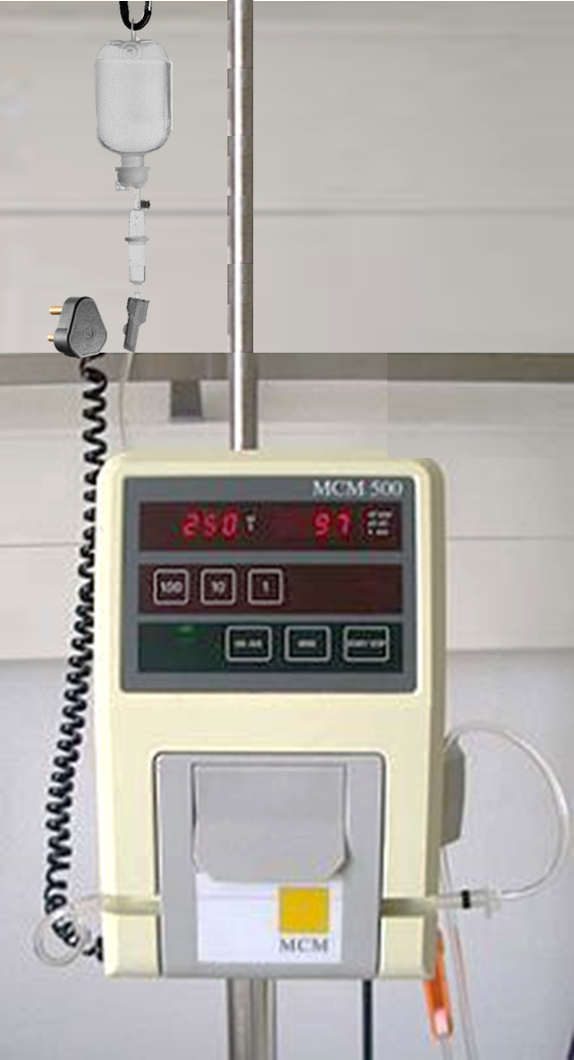
Pam infusi picagari elektronik (syringe pump) juga digunakan. Keupayaannya sama seperti pam infusi elektronik kecuali kuantiti kandungannya lebih kecil (100-200mL).
Penggera akan berbunyi apabila cecair sudah kehabisan sebagai petunjuk kepada keperluan menukar beg/botol. Namun seeloknya, jururawat mengambil tahu waktu berakhirnya tempoh infusi supaya lebih besedia.
Pengunaan Set Titisan Secara Manual
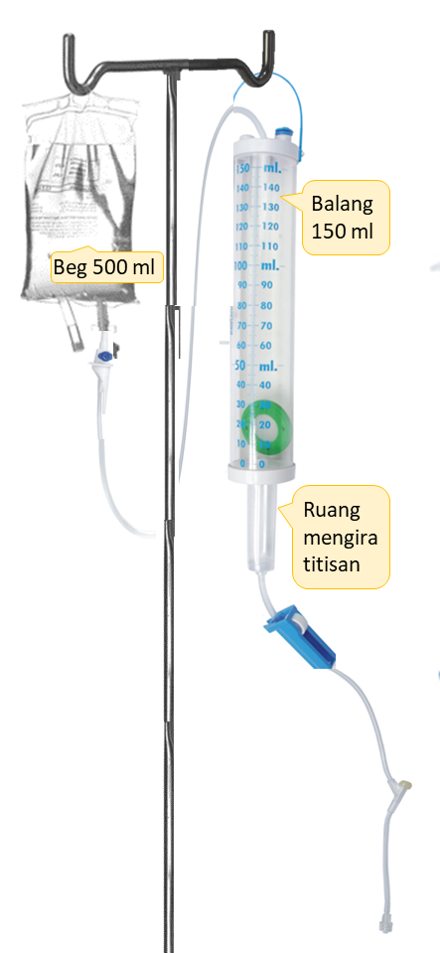
Cara yang sering dipakai untuk memberi infusi cecair ialah dengan menggunakan set yang bergantung kepada tarikan kuasa graviti. Perlu dipastikan bahawa beg/botol cecair digantung tinggi dari posisi vena yang digunakan (misalnya dengan menggunakan tiang). Cecair dari botol atau beg dibiar menitis masuk kedalam ruang (chamber) yang separuh diisi cecair. Dengan itu cecair yang menitis boleh diperhatikan dan dibilang. Kadar titisan dikawal dengan mengempiskan tiub pemberian dengan alat pengawal “roller clamp”.
Jika set infusi titisan secara manual ini digunakan, jururawat perlu mengira kadar aliran mengikut bilangan titis/min. Jadi, kadar dalam mL/jam atau mL/min perlu ditukar kepada bilangan titis/minit. Walaupun kiraan sebegini tidak tepat tetapi ia kaedah yang praktikal. Formula aritmetik yang menentukan berapa titis bersamaan satu mL bergantung kepada jenis set titisan (drip) yang digunakan.
Penggunaan Set Titisan Kecil (Microdrip)
Set yang digunakan untuk kes pediatrik menitiskan titisan kecil (microdrip), yang diseragamkan supaya 60 titisan menyamai 1 mL. Untuk memberi 100 mL/jam ia menjadi 100 x 60 titis/jam. Untuk mengira kadar dalam satu minit kadar ini dibahagi pula dengan 60, iatu menjadikannya 100 titis/minit. Kiraannya menjadi senang kerana:
100 mL/jam = 100 titis/minit
Penggunaan Set Titisan Besar (Macrodrip)
Titisan besar tidak memberikan sukatan yang seragam, tetapi berbeza mengikut jenama set. Bezanya ialah sama ada ianya 15 titis bersamaan satu mL, 20 titis bersamaan satu mL atau formula lain. Panduan bagi faktor ini disertakan pada kertas penerangan yang disediakan dalam bungkusan set.
Walaupun dari segi keperluan, kiraan kadar senang difikirkan (oleh doktor) dalam bentuk mL/jam, namun secara praktik, jururawat perlu mengira kadar mengikut bilangan titisan/minit.
Jika set berformula 15 titisan bersamaan 1 mL digunakan, untuk memberi 100 ml dalam satu jam ia memerlukan 100×15 titik = 1500 titik. Untuk tujuan memberi pada kadar bilangan titisan/minit, 1500 titisan itu perlu dibahagi dengan 60 menjadikan 25 titisan/minit.
Jururawat perlulah mengawal, memerhati dan mengubah kelajuan titisan hinggalah kadar titisan yang dikehendakki tercapai. Kelajuan infusi boleh berubah mengikut posisi anggota pesakit, keadaan tiub dan mungkin terhenti kerana saluran tersumbat atau cecair bocor kedalam tisu. Kiraan perlu disemak semula jika pesakit dipindahkan atau beg/botol diletakkan ke tempat lain..
Malangnya walaupun kadar yang betul digunakan mengikut formula, ia tidak memberikan bilangan yang tepat. Akibatnya, bilangan titisan terpaksa dibundarkan dan kuantitinya pun menjadi kurang tepat. Namun bagi kebanyakan keadaan (bagi orang dewasa) kekurangan atau kelebihan 100 mL tidak memberi akibat yang memudaratkan.
Rujukan: IV Drip Calculation Formula
Faktor Bilangan Titisan Tertulis Pada Keterangan di Bungkusan, conohnya 20 titis = 1 mL

Perkara Yang Perlu Diberi Perhatian Ketika Memberi Cecair Melalui Saluran Intravena
Beberapa kombinasi faktor perlu dipertimbangkan semasa membuat arahan dan seterusnya melaksanankan pemberian cecair. Antaraya termasuklah:
- Berapa jenis cecair hendak diberi
- Tempat, cara dan jenis saluran
- Kadar dan tempoh pemberian
Contoh beberapa cara pemberian cecair intravena diterangkan dibawah.
Memberi Infusi Satu Jenis Cecair Sahaja Melalui Satu Saluran Intravena
Kerap kali, satu jenis cecair sahaja diberi melalui satu saluran tunggal, sama ada saluran vena periferal atau sentral. Arahan, plan dan perkiraan menjadi agak mudah kerana tiada keperluan untuk mnentukan jenis cecair yang perlu didahulukan atau dikemudiankan. Namun, masih ada keperluan untuk mengira kadar dan memilih cara pemberian.
Contoh Plan Memberi Satu Jenis Cecair Sahaja untuk Kanak Kanak
Sudah menjadi kebiasaan untuk memberi satu jenis cecair sahaja bagi memberi cecair cukup untuk menampung keperluan biasa air dan natrium dalam tempoh 24 jam. Doktor akan memberi arahan tentang jenis cecair mengikut pilihannya ia-itu sama ada:
- 1/5 (satu perlima) Normal Saline dalam Dextrose 5%
- 1/4 (satu perempat) Normal Saline dalam Dextrose 5%
Ia juga perlu menyatakan jumlah yang perlu diberi dalam 24 jam. Bagi kanak kanak perkiraan jumalah ini bergantung kepada faktor berat badan.
| Calculating-daily-maintenance-fluids-for-pediatrics
The Holliday-Segard nomogram approximates The rule for calculating maintenance fluids for a 24 hours period, is the 100/50/20 rule. IV administration of 100ml/kg for the first 10kg is given. Then 50ml/kg for the next 10kg and then 20ml/kg for every kg over 20. Once this has been figured, you divide the amount by 24 to get the hourly IV fluid flow rate. Being able to calculate pediatric IV math when working with children is very important. All facilities have policies and protocols that are to be followed for the calculations and administration of the pediatric fluids.
|
Contohnya doktor mungkin memberi arahan seperti berikut:
| Beri 1000 mL 1/5 Normal saline dalam Dextrose 5% untuk tempoh 24 jam. |
Bila diubah menjadi plan, ia akan berbentuk seperti berikut:
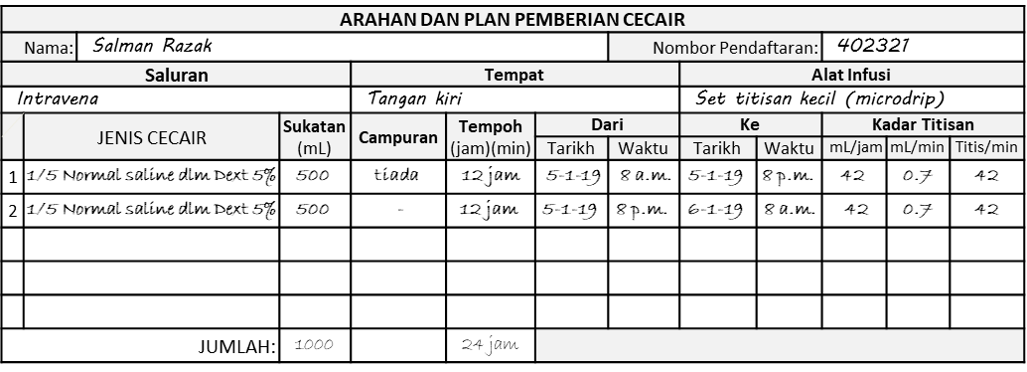
Untuk memastikan kuantiti diberi itu tepat, cara yang paling baik ialah menggunakan pam infusi elektronik. Jika tidak, set titis kecil (mikrodrip) juga sesuai. Jika jumlah 100 mL dibahagikan dengan 24 jam, kadarnya menjadi 42 mL/jam bersamaan dengan 42 titis kecil/min.
Contoh Plan Memberi Satu Jenis Cecair Sahaja untuk Orang Dewasa
Satu lagi contoh satu jenis cecair sahaja ialah pemberian Larutan Nutrisi Intravena Penuh (Total Parenteral Nutrition – TPN) iaitu larutan yang mengandungi semua zat makanan termasuk elektrolit dan vitamin. Bagi pesakit dewasa, larutan standad yang tersedia kerap digunakan. Untuk menentukan kadar aliran, jumlah yang diperlukan dibahagikan dengan tempoh yang ditetapkan.
Dalam keadaan ini, doktor menentukan jumlah yang perlu diberi dalam 24 jam.
Contohnya doktor mungkin memberi arahan seperti berikut:
| Beri 2500 mL Larutan TPN Standad (Standard TPN Solution) dalam tempoh 24 jam. |
Biasanya larutan ini dibekalkan dalam bentuk beg mengandungi 1500 mL atau 1000 mL. Untuk 24 jam lebih dari satu beg diperlukan. Jururawat boleh memilih memberi kandungan satu beg (1500 mL) dalam tempoh 12 jam dan sebahagian dari beg kedua (1000 mL) dalam 12 jam lagi. Yang selebihnya boleh diteruskan pada hari berikutnya. Untuk pesakit dewasa penggunaan set titisan besar mudah dan mencukupi. Jadi sukatan yang perlu diberi dalam mL/jam harus dikira dan diubah kepada titisan besar/min.
Jika set pemberian berformula 20 titsan = 1 mL,
Untuk 12 jam pertama, kiraannya adalah:
Untuk satu jam (1500 mL ÷ 12 jam) = 125 mL /jam
Untuk satu minit = 125 ÷ 60 min = 2.08 mL/min
Diubah kepada kiraan titis besar = 2.08 × 20 = 41.60 titis besar/min = dibundarkan ke 42 titis besar/minit
Untuk 12 jam kedua, kiraannya adalah:
Untuk satu jam (1000 mL ÷ 12 jam) = 83.3 mL /jam
Untuk satu minit = 83.3 ÷ 60 min = 1.38 mL/min
Diubah kepada kiraan titis besar = 1.38 × 20 = 27.60 titis besar/min = dibundarkan ke 28 titis besar/minit
Biasanya larutan TPN diberi melalui saluran intravena sentral
Contoh arahan beserta plan infusi larutan TPN melalui satu saluran intravena sentral menggunakan set 20 titis = 1 ml adalah seperti berikut:
Contoh Memberi Infusi Beberapa Jenis Cecair Melalui Satu Saluran Intravena
Lazimnya, beberapa jenis cecair dalam beg/botol 500 mL diberikan satu demi satu melalui saluran intravena yang sama dalam tempoh 24 jam. Selain dari larutan elektrolit serta dextrose, cecair jenis lain termasuklah darah, plasma, gantian kepada plasma, albumin dsb. Doktor perlu menjelaskan urutan dan tempoh bagi setiap beg/botol cecair dan juga kandungan lain yang hendak dicampur kedalam setiap darinya.
Kombinasi Jenis Cecair
Untuk memenuhi keperluan harian, beberapa jenis cecair perlu diberi keada pesakit secara berturutan.
Memenuhi Keperluan Air
Sebelum memilih kuantiti dan jenis cecair yang hendak diberi, keperluan air perlu ditentukan dahulu. Dari segi jumlah, keperluan biasa air untuk seorang dewasa (50 kg) ialah lebih-kurang 2500mL/24 jam. Ini boleh diberi dalam bentuk larutan Dext 5% atau Normal Saline. Lazimnya kedua cecair tersebut disediakan dalam bekas bersaiz 500 mL, 1000 mL atau 1500 mL.
Namun keperluan tambahan perlu jia terdapat defisit air (dehirasi). Jika terdapat kelebihan cecair dalam badan (water retention), jumlahnya perlulah dikurangkan.
Memenuhi Keperluan Elektrolit
Elektrolit (garam) yang kandungannya perlu diseimbangkan dalam badan ialah Natrium dan Potassium. Keperluan bergantung kepada keadaan pesakit ia-itu sama ada terdapat kehilangan atau kelebihan.
Untuk menentukan keperluan, sukatan Na+ dan K+ dalam serum (dari ujian makmal) perlu dipantau. Penambahan atau pengurangan dibuat untuk mengembalikan ke paras normal.
Memenuhi Keperluan Natrium
Dari segi jumlah Natrium, keperluannya ialah 3 mEq bagi setiap 100 ml air yang perlu diberi. Bagi seorang dewasa yang memerlukan 2500 mL/24 jam, ini menjadi 75 mEq Natrium bersamaan 4.5 gm NaCl sehari. Larutan utama untuk memberi elektrolit Natrium (Na+) ialah Normal saline. sebotol/beg 500 mL Normal saline mengandungi 72 mEq Natrium, hanya satu botol beg/botol perlu diberi dalam sehari. Sebagai alternative Normal saline dalam Dext 5% boleh juga digunakan kerana ia memberi pekatan Na+ yang sama. Tetapi jika terdapat kekurangan (hyponatremia atau hypokalemia) amaun tambahan perlu diberi.
Memenuhi Keperluan Potasium
Satu lagi jenis elektrolit yang perlu diberi perhatian ialah Potasium (K+). Biasanya K+ tidak diberi jika pesakit tiada kekurangan atau kehilangan. Juga jika pesakit hanya berpuasa selama tidak lebih dari 3 hari, K= tidak perlu ditokok kerana parasya dalam darah masih normal kerana terdapat simpanan yang mencukupi dalam badan untuk menampung keperluan dalam tempoh itu. Jika pesakit hanya bergantung kepada cecair intravena untuk menampung keperluan bagi lebih dari 3 hari, potassium perlu ditambah kepada regim pemberian cecair.
Keperluan harian Potassium untuk orang dewasa adalah sebanyak 30-50 mmol sehari atau 3-5 gm KCl. Jika perlu, ia diberi dalam bentuk larutan KCl (Potassium chloride) yang dicampurkan kedalam beg/botol tententu larutan Dext 5% atau Normal Saline yang dicadangkan dalam plan.
Kaedah Pemberian
Bila lebih dari satu jenis cecair perlu diberi doktor dan jururawat perlu menjelaskan urutan bila setiap beg/botol diberikan. Arahan dan plan untuk memberi cecair berbeza jenis seperti dibawah adalah lebih jelas dan tidak menimbulkan keraguan atau percanggahan antara perancangan doktor dengan pelaksanaan oleh jururawat.
Contoh Arahan dan Plan Memberi Cecair Berbeza Jenis
Dalam contoh ini, selain dari keperluan biasa pesakit memerlukan tambahan sodium dan juga potassium. Jadi, doktor ingin memberi cecair dan elektrolit termasuk Potassium yang mencukupi untuk tempoh sehari.
Untuk memenuhi keperluan air, dengan kira jumlah 2500 ml/24 jam, sejumlah beberapa beg/botol 500 mL, lima (5) beg/botol cecair diperlukan. Tiga (3) darinya diberi sebagai larutan Dext 5% (jumlah 3X500 = 1500 mL air). Selebihnya perlu diberi sebagai dua (2) beg/botol Normal Saline dalam Dext 5% supaya pesakit mendapat 144 mEq Natrium dan 1000 mL lagi air.
Doktor juga menentukan sendiri urutan jenis cecair yang hendak diberikan.
Untuk memberi 2500 mL cecair, 5 beg/botol hendak diberi dalam 24 jam,
Empat darinya boleh diberi dalam kadar 500 mL dalam 5 jam iaitu 100 mL/jm.
Jika set pemberian berformula 20 titsan = 1 mL,
Untuk setiap lima jam, kiraannya adalah:
Untuk satu jam (500 mL ÷ 5 jam) = 100 mL /jam
Untuk satu minit = 100 ÷ 60 min = 1.66 mL/min
Diubah kepada kiraan titis besar = 1.66 × 20 = 33.20 titis besar/min = dibundarkan ke 33 titis besar/minit
Kandunagan beg/botol terakhir (500 mL) perlu diberi dalam 4 jam ia-itu 125 mL/jam (lebih cepat). Diubah kepada kiraan titis besar = (125 ÷ 60) × 20 = 41.7 titis besar/min = dibundarkan ke 42 titis besar/minit
Sebaliknya, untuk lebih senang mengira, jururawat boleh memilih untuk memberi infusi dengan kadar seragam bagi tiap-tiap beg/botol. Ini menjadikan jumlah untuk sehari menjadi 2400 mL ia-itu kurang 100 mL. Ini tidak memberi sebarang kesan buruk untuk seorang dewasa. Sebaliknya ia memudahkan kesinambungan rawatan, kerana pemberian tidak terhenti ketika syif hari bekerja bertukar.
Doktor juga mencadangkan supaya 3 gm KCl diperlukan dalam sehari. Ia boleh menentukan kedalam beg/botol mana KCl dicampurkan. Sebaliknya jururawat boleh memilih tiga dari 5 beg/botol yang akan digunakan dan memasukkan 1 gm KCl dalam setiap beg/botol yang dipilih. (Disetengah hospital penambahan KCl kedalam cecair infusi dibuat dan dibekalkan oleh Unit Farmasi).
Arahan dan plan yang jelas bagi contoh ini adalah seperti berikut:
Contoh Arahan Memberi Infusi Cecair Melalui Lebih dari Satu Saluran Intravena
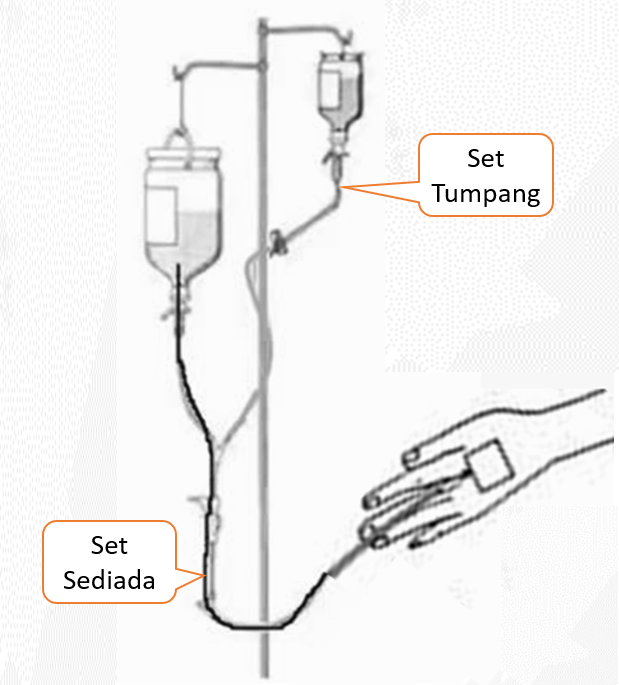
Terdapat keadaan dimana lebih dari satu saluran pemberian infusi intravena digunakan:
- Saluran vena periferal di dua posisi berlainan (contohnya satu di tangan kiri dan satu lagi di tangan kanan)
- Satu vena periferal dan satu vena sentral
- Satu set tambahan ditumpangkan (piggy-backed) kepada satu saluran vena periferal
Arahan untuk setiap saluran perlulah dibuat dalam borang berasingan. Juga setiap set perlu dilabel dengan jelas supaya tiada kekeliruan. Ini tersangat penting jika saluran intra-arteri juga digunakan.
Dalam contoh dibawah, doktor bercadang untuk memberi 3000 mL cecair melalui saluran intravena terdiri dari 2000 mL larutan TPN dan 1000 mL Normal Saline (dari dua beg 500 mL) dengan 2gm KCl dalam setiap beg untuk memperbetulkan paras Na+ dan K+ yang didapati rendah dalam plasma pesakit.
Arahan dibuat diatas dua borang berasingan, satu untuk setiap saluran.
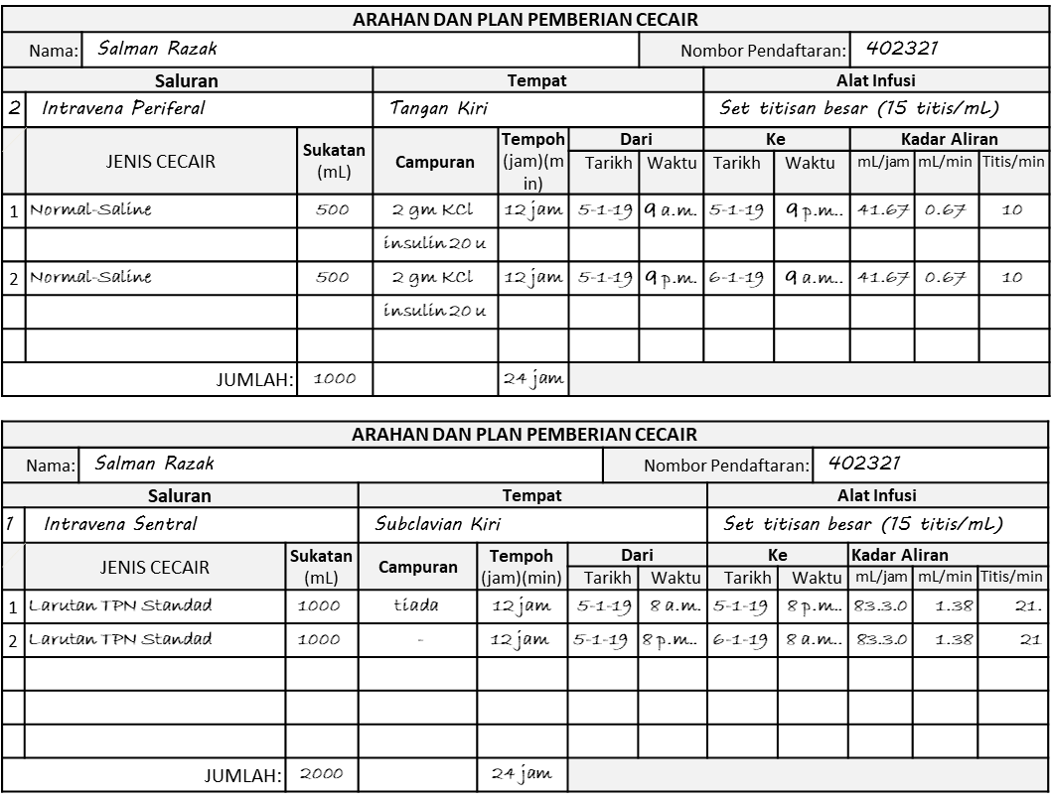
Penggunaan Dua Borang Arahan-Plan Berasingan Untuk Memberi Cecair Melalui Dua Saluran Berbeza
Arahan dan Plan Jika Pemberian Dibuat Melalui Dua Cara (Intravena dan Enteral)
Terdapat juga keadaan dimana cecair perlu diberi mealui dua cara ia-itu intravena dan enteral. Borang yang sama seperti diatas boleh digunakan (akan dibincangkan lagi).
Hubungan Antara Arahan-Plan dengan Carta Masuk-Keluar
Data dari borang arahan dan plan perlu dipindahkan dengan tulisan tangan kepada carta di ruang yang ditentukan. Adalah penting data yang dipindahkan dicatit dengan tepat dan jelas. Juga seeloknya arahan-plan di letakkan di tempat yang sama contohnya dikepilkan bersama pada papan klip.
KEGUNAAN CARTA MASUK-KELUAR CECAIR
Carta Masuk-Keluar Cecair atau juga dikenali sebagai Carta Imbangan Cecair adalah satu mekanisma untuk memantau pelaksanaan proses pemberian cecair dan apa yang berlaku mengenai pengeluaran cecair. Ia merupakan kombinasi rekod pelaksanaan serta penemuan.
Rekod pelaksanaan adalah catatan mengenai aktiviti kemasukan cecair termasuk berapa banyak cecair diberi dan diambil serta jenis, kekerapan dan urutannya. Pemberi khidmat mencatat cecair yang diambil oleh pesakit sama ada melalui mulut atau intravena. serta apa jua yang keluar atau dikeluarkan dari pesakit direkodkan.
Rekod penemuan pula merupakan catatan mengenai kekerapan serta kuantiti pengeluaran air kencing dan najis. Kuantiti apa apa cecair yang disalirkan dari badan pesakit juga dicatat. Kualiti cecair seperti warna dan kekeruhan juga dicatat jika perlu.
Kerana kuantiti disukat menggunakan unit ukuran yang standad (biasanya mL), perkiraan seperti mencampur, menolak dan menjumlah boleh dibuat. Jumlah sebenar atau yang dikira bila direkodkan boleh dikongsi bersama pemberi khidmat lain. Imbangan cecair yang masuk dibandingkan dengan yang keluar juga boleh dikira.
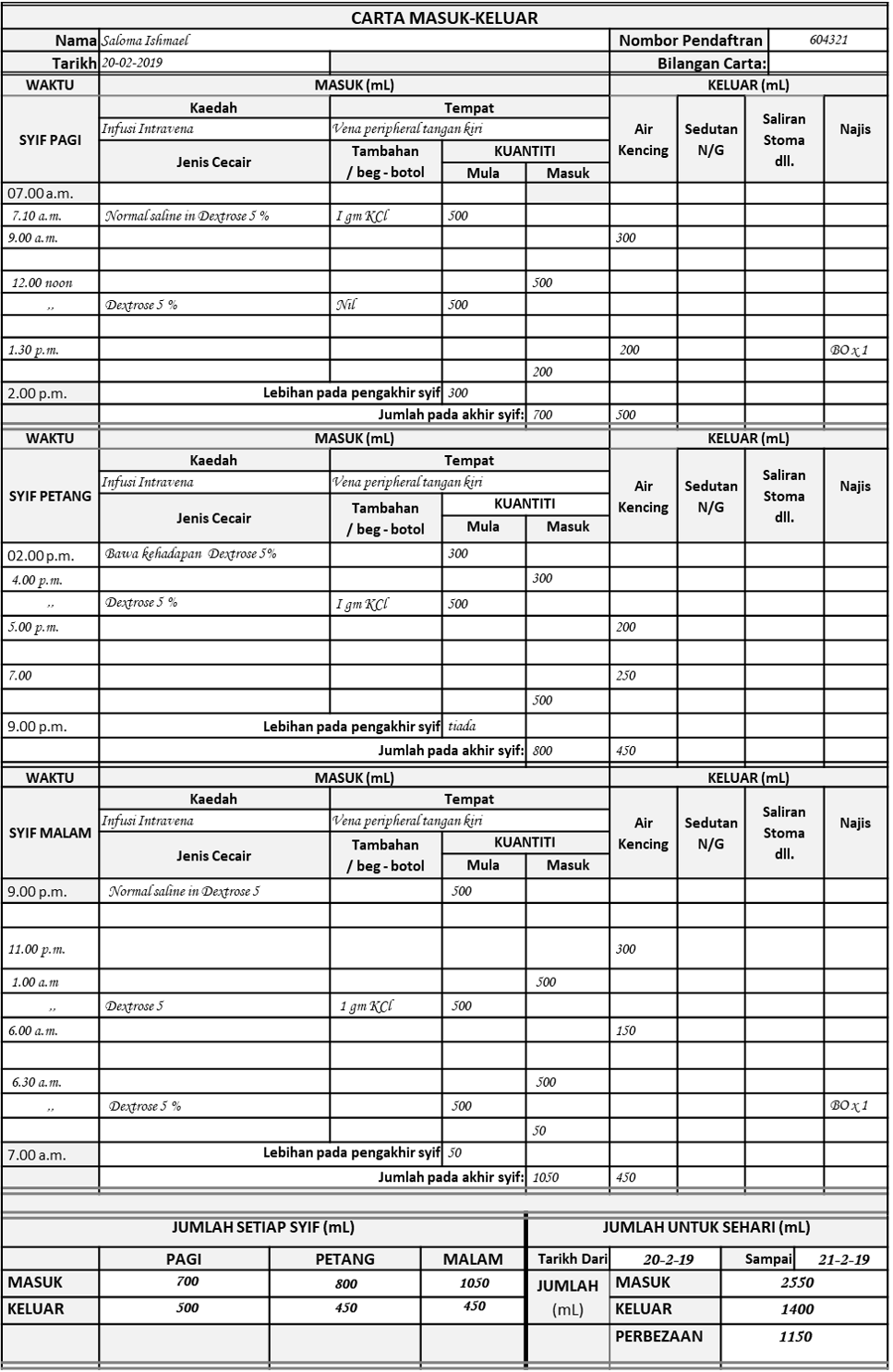
Struktur dan Kandungan Carta
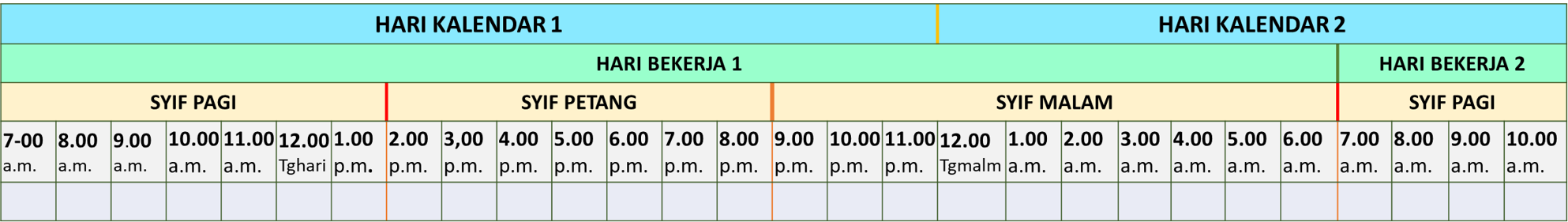
Carta ini dinamakan begitu kerana ia terbahagi dua ia-itu kemasukan dicatat disebelah kiri dan pengeluaran disebelah kanan. Kuantiti keduanya disukat mengikut unit mL. Penggunaannya adalah bagi tempoh 24 jam. Kerana peranan pemberian dan pemantauan dilaksanakan oleh jururawat, tempoh 24 jam ini bukan dikira untuk satu tarikh, tetapi mengikut hari bekerja jururawat.
Urutan masa dicatit di kolum disebelah kiri sekali dari atas kebawah. Ia bermula dari waktu syif kerja bemula (contohnya 7.00 pagi). Ia kemudian dibahagi mengikut syif (pagi, petang, malam) bagi bagi mencerminkan agihan masa kerja jururawat. Tarikh, waktu dan tempoh bila cecair diberi atau disukat dicatit pada waktu ianya berlaku (ditulis sendiri oleh jururawat diruang yang kosong). Kiraan jumlah interim juga dibuat bagi setiap syif. Kiraan muktamat untuk tempoh 24 jam adalah bagi tempoh mula syif pagi (contoh 7.00 pagi) sehingga syif kerja berakhir (contoh 7.00 pagi keesokannya).
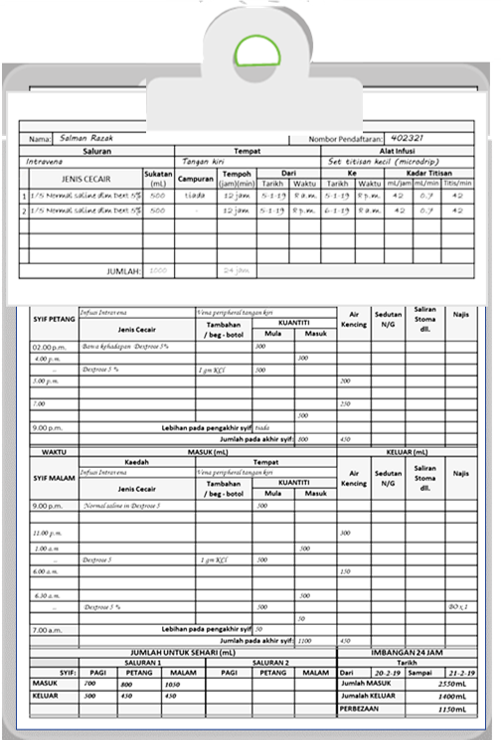
Contoh borang asas dengan tajuk butiran pada barisan dan kolum adalah seperti dibawah:
Ketika melaksanakan pemberian, jururawat perlu mengikut kuantiti, jenis dan urutan seperti diarah oleh doktor. Tempoh yang diarahkan oleh doktor mungkin melampaui tempoh hari bekerja. Jururawat masih perlu mencatat dan menjumlahkan untuk tempoh mereka bertugas. Yang selebihnya dibawa kehari bekerja berikutnya oleh jururawat yang mengambil alih tugas. Dia perlu merekodnya dalam carta yang baru.
Carta yang sama digunakan sama ada untuk cecair yang diberi melalui mulut atau pun melalui saluran intravena.
Carta Masuk-Keluar berbentuk sebuah jadual. Setiap barisan merujuk kepada waktu jururawat merekod setiap pemberian atau pengeluaran. Ruang kolum dibahagi dua. Yang disebelah kiri adalah untuk mencatit kemasukan termasuk:
- jenis dan kuantiti yang hendak dan sudah diberi
- kaedah pemberian dan tempatnya
Yang disebelah kanan adalah untuk mencatit pengeluaran termasuk:
- kuantiti air kencing (dan sifatnya jika perlu)
- saliran (contohnya cecair yang disalurkan dari kaviti dalam badan, luahan kolostomi/ileostomi dsb)
- Kekerapan berlakunya pembuangan najis (dan sifatnya jika perlu)
Lazimnya carta yang kosong yang sudah sedia dicetak digunakan. Tajuk bagi jenis data yang hendak dicatit juga tersedia dicetak. Jururawat perlu menulis dengan pen butiran mengenai kemasukan dan pengeluaran di ruang kosong yang bersetentangan. Carta ini menggunakan sehelai kertas saiz A4. Semasa menjalankan tugas, carta ini kerap diceraikan dari rekod perubatan dan diklipkan bersama arahan pemberian dan carta carta lain di papan klip berasingan.

Identiti pesakit perlu dipastikan untuk mengelakkan kemungkinan catitan dibuat diatas carta yang salah. Oleh itu, adalah penting untuk mendokumen Nama pesaki, Nombor pendaftaran, dan Tarikh carta dimulakan. Bila kehadiran pesakit di hospital sudah berakhir, carta ini perlu disatukan dengan nota lain sebagai sebahagian dari Rekod Perubatan.
(Struktur Carta dan Borang arahan elektronik dalam sistem berkomputer akan di bincangkan dalam artikel lain yang belum disiapkan).
Catatan Kemasukan Cecair Yang Diberi Melalui Saluran Intravena
Carta direka bentuk supaya selaras dengan proses pemberian cecair. Bila arahan diterima dari doktor, jururawat akan menyediakan beg/botol cecair pertama yang hendak diberi sama ada mendapatkannya dari stok wad atau dari farmasi. (bergantung kepada polisi hospital). Adalah lebih senang jika larutan cecair IV disimpan sebagai stok wad jika jumlah yang banyak diperlukan untuk kegunaan terutama untuk wad penjagaan akut dan penjagaan rapi. Polisi ini juga berupaya mencepatkan proses percampuran bahan bila perlu, contohnya elektrolit (Potassium, Magnesium) ubat seperti inotrop (dopamine, dobutamine), heparin, insulin dan antibiotik.
Pada masa ini kebanyakan hospital meletakkan tanggung jawab menambah bahan kedalam beg/botol cecair kepada jururawat. Sebaliknya terdapat polisi dimana campuran itu dibuat oleh pegawai farmasi di farmasi. Sesiapa juga yang diberi tanggung jawab tersebut perlu dilatih supaya prosedur dibuat mengikut teknik aseptik dan penlarutan bahan tambahan menghasilkan kepekatan yang tepat.
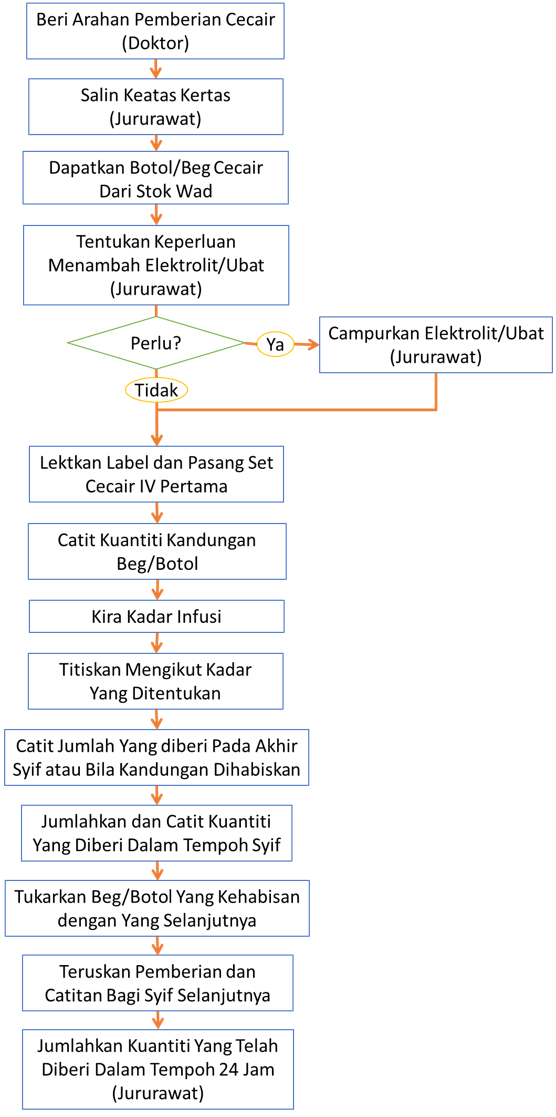
Aliran kerja utuk melaksanakan pemberian cecair dan mencatat butiran data ditunjukkan dibawah:
Proses Mecatit Data Kedalam Carta Masuk-Keluar Cecair
Jururawat perlu mencatit data tentang kemasukan kedalam carta pada waktu dan ketika berikut:
- Pada permulaan infusi dimulakan
- Pada permulaa syif
- Bila saja kandungan beg/botol pack habis
- Bila beg/botol yang baru dipasang
- Pada pengakhiran syif
- Jika regim pemberian ditukar
Merekod Waktu dan Ketika
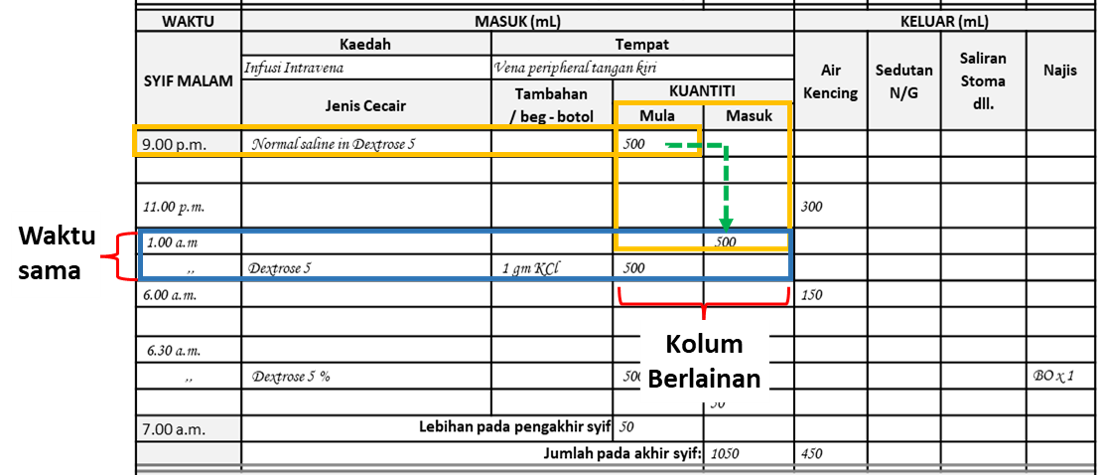
Jururawat perlu mencatit waktu sebenar infusi dimulakan bukannya waktu dalam plan. Waktu ditulis dahulu mengikut barisan, jenis cecair dan kuantiti ditulis bersetentang dengan kolum kolum berkenaan dibawah tajuk ‘Masuk’. Begitu juga dengan pengeluaran, data ditulis mengikut waktu pada satu dari kolum dibawah ‘Keluar’ (air kencing, Sedutan N/G, Saliran, Stoma dll). Jika aktiviti serta penemuan berlaku pada masa yang sama, butiran ditulis pada barisan yang sama.
Aktiviti mencatit kuantiti cecair dari beg/botol yang habis dianggap berlaku secara berturutan dengan aktiviti menukar beg/botol baru. Data ditulis pada dua barisan berturut, tetapi waktunya tidak perlu diulang tulis.
Mencatit Butiran Ketika Infusi Cecair Dimulakan
Ketika infusi cecair dimulakan, data berikut perlu dicatit:
- Waktu infusi dimulakan
- Jenis cecair yang dipasang
- Kuantiti kandungan beg/botol
- Jenis set (pam elektronik, titis besar, titis kecil)
- Tempat saluran (sentral, periferal, tangan, kaki dsb.)
Jururawat perlu memastikan jenis cecair diberi adalah sama dengan yang diarahkan. Ini dipastikan dengan membaca butiran pada label asal pada beg/botol. Jenis dan kuantiti kandungan dalam beg/botol dicatitkan. Jika ruang tidak cukup lebar singkatan yang diketahui umum boleh digunakan. Jika set yang ada tabung (camber) berasingan digunakan (contohnya set pediatrik), kuantiti dalam camber dikira sebagai kuantiti permulaan. Biasanya tabung tersebut boleh memuat 100 atau 150 mL cecair. Jika pam infusi picagari (syringe) digunakan kuantiti mula adalah kuantiti didalamnya (biasanya 50 atau 100 mL).
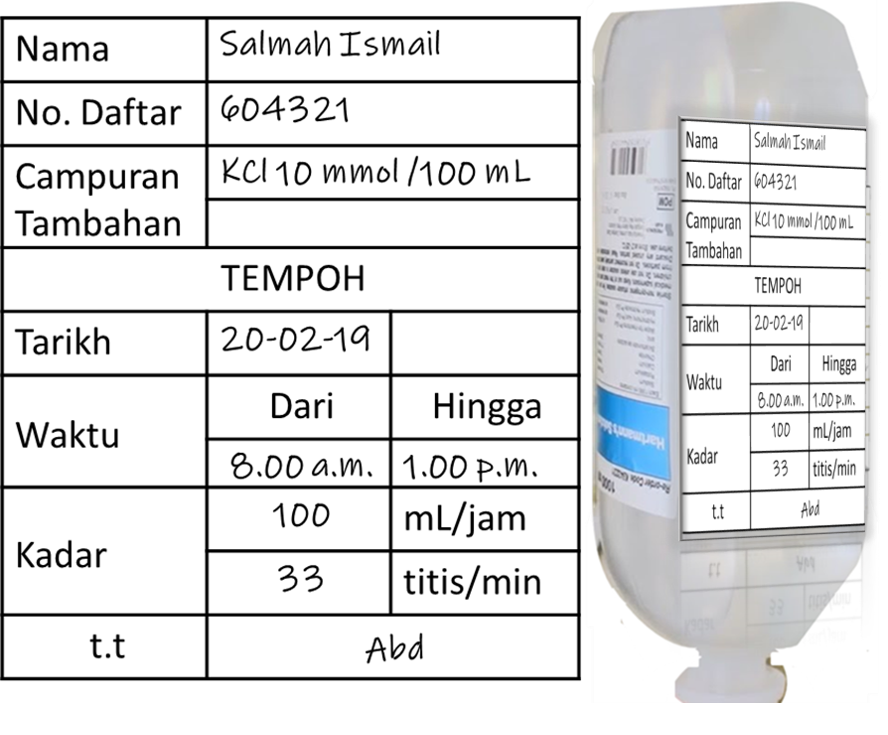
Kadar infusi boleh ditentukan semasa perancangn dibuat atau ketika infusi hendak dimulakan. Kadar itu perlu direkod pada carta. Jika bahan tambahan telah dicampurkan jururawat perlu mencatat kedalam carta.
Untuk memudahkan pemantauan pemberian, satu cara yang baik ialah menulis bahan yang dicampurkan, kadar infusi dan tempoh ia perlu dihabiskan pada label yang dilekatkan pada beg/botol yang sudah dipasang pada set infusi.
Mempastikan Proses Infusi Berjalan Seperti Dirancang
Jururawat yang bertugas perlu kerap memerhati perjalanan proses infusi. Ada kemungkinan alirannya tersekat atau lebih laju dari yang ditetapkan. Perhatian perlu diberi pada amaun yang telah diberi diandaikan dari paras cecair. Jika didapati kuantiti yang telah diberi kurang dari sepatutnya, kadar titisan perlu dipercepatkan. Sebaliknya, jika kuantitinya kurang kadar titisan perlu di percepatkan.
Bila kuantiti tertentu dirancang untuk diberi dalam tempoh tertentu contohnya 24 jam, jururawat perlu memastikan kadar titisan ditetapkan supaya kuantiti tersebut akhirnya diberi. Jika terdapat kekurangan atau kelebihan atas apa juga sebab, kelajuan titisan perlu diubah (dicepatkan atau dilambatkan) supaya diakhir tempoh kuantiti telah diberi seperti dirancang.
Untuk kes kecemasan dimana cecair diberi dengan laju jururawat perlu memerhati lebih kerap supaya kuantiti yang tepat diberi.
Mencatit Kuantit Cecair Yang Telah Masuk
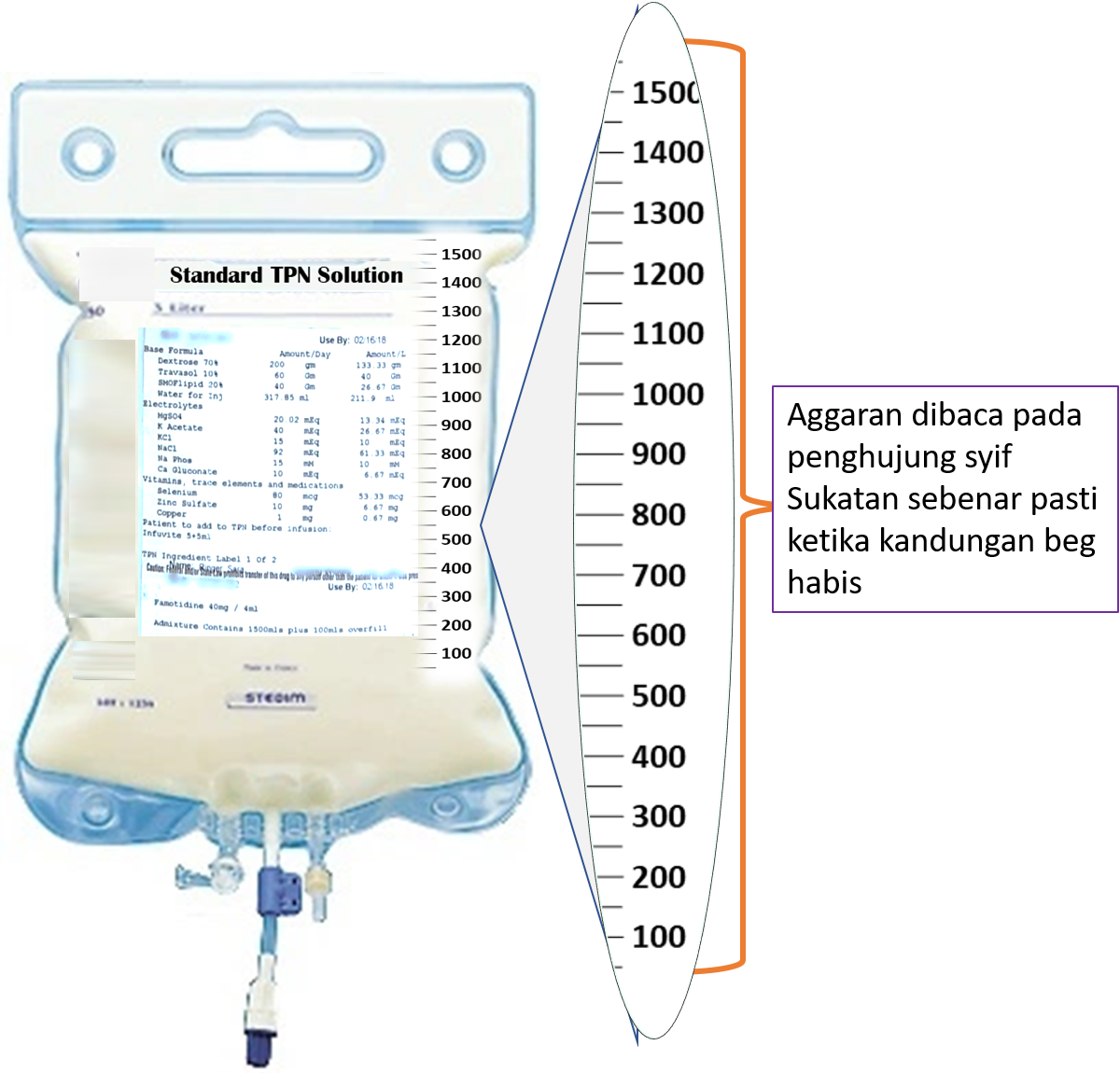
Jika pam elektronik digunakan, butiran kuantiti cecair yang telah masuk akan dipamerkan di skrin pemuka mesin dan boleh disalin dari situ. Jika set manual digunakan, kuantiti yang masuk dikira sebagai kuantiti pada permulaan ditolak dengan kuantiti yang masih tinggal. Terdapat tanda skel mL pada beg/botol. Jika perlu paras cecair pada permulaan dan ketika dibaca ditandakan dengan dakwat (marker pen).
Bila dibaca dari skel tertera pada beg yang besar (1500-2000 mL) sukatan itu merupakan satu anggaran. Apabila beg itu kosong barulah jumlah sebenar dipastikan. Jika sukatan perlu dibuat dengan tepat (contohnya untuk kanak kanak dan untuk memebri ubat seperti inotrop dan heparin), mesin infusi elektronik wajib digunakan.
Kerana secara tradisional tugas memantau dibuat oleh jururawat, jadi carta dibahagikan mengikut syif jururawat. Contohnya:
Syif Pagi: 7.00 a.m. hingga 2.00 p.m
Syif Petang: 2.00 p.m. hingga 9.00 p.m.
Syif Malam: 9.00 p.m. hingga 7.00 a.m. hari berikutnya
Biasanya kuantiti yang masuk ketika kandungan beg/botol sudah habis dan ditukar kepada yang baru. Jika kuantiti masuk, dikira pada akhir syif, ia dicatit pada waktu pertukaran syif.
Mencatat Butiran Pada Akhir Syif
Kuantiti cecair yang telah masuk perlu dikira dan dicatat, tanpa perlu menghentikan aliran. Kuantiti ini ditambah dengan yang masuk dalam syif yang sama menjadi jumlah kumulatif kuantiti masuk seluruh syif.
Jumlah yang masih tinggal didalam beg/botol dicatakan sebagai lebihan yang akan dibawa kehadapan. Elok juga jika maklumat mengenai kelangsungan proses disampaikan kepada petugas baru ketika pertukaran syif dibuat.
Mencatat Butiran Untuk Syif Baru
Jurarawat yang mengambil alih perlu memerhati sendiri plan pemberian dan butiran yang sudah direkodkan. Dia akan menentukan kuantiti yang dibawa kehadapan dari syif sebelumnya dengan melihat catatan dan juga paras cecair pada beg/botol. Jenis cecair yang dibawa kehadapan ditulis semula dan kuantitinya dicatat sebagai kuantiti permulaan untuk syif tersebut.
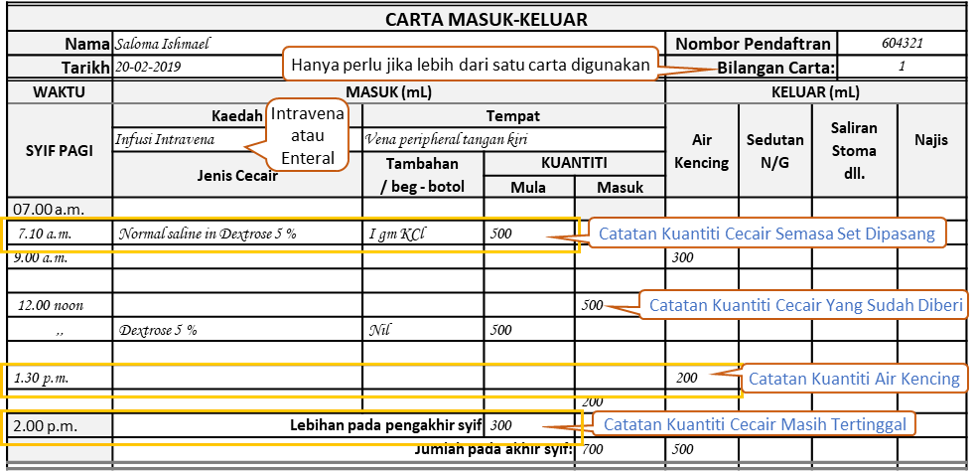
Mencatat Butiran Pada Penhujung Hari Bekerja
Pada syif terakhir jururawat bertugas perlu menjumlahkan kuantiti cecair yang masuk pada setiap syif sebagai jumlah untuk sehari.
Menukar Carta Untuk Hari Selanjutnya
Carta berasingan digunakan untuk hari kerja baru. Jika regim hari sebelum itu belum tamat, pemberian terus diberikan untuk menghabiskan kandungan beg/botol sedia ada. Jika regim baru belum diarahkan oleh doktor, jururawat boleh menggunapakai regim sediada. Doktor sepatutnya memberi arahan baru untuk hari itu seawal mungkin supaya jururawat dapat menydiakan plan dan carta baru.
Contoh Carta Merekod Masuk-Keluar Untuk Untuk Infusi Melalui Satu Saluran dan Satu Kaedah Pemberian
Kerap kali infusi cecair intravena dibuat melalui satu saluran dengan satu set tunggal. Carta untuk kegunaan ini dan ruang dimana butiran data dicatat adalah seperti dibawah:
Inilah bentuk carta yang paling mudah dan paling kerap digunakan. Ia perlu diubah sedikit jika lebih dari satu saluran digunakan.
Merekod Kemasukan Bila Cecair Diberi Melalui Dua atau Lebih Saluran Intravena
Ada dua situasi dimana cecair diberi melalui dua set berasingan dimana infusi dialirkan
- melalui dua vena berasingan
- vena yang sama melalui set tambahan yang ditumpangkan (piggy back)
Terdapat dua pendekatan alternatif untuk mencatat butiran dalam situasi ini, ia-itu:
- Guna dua carta
- Guna satu carta dengan dua bahagian bersebelahan
Penggunaan Dua Carta
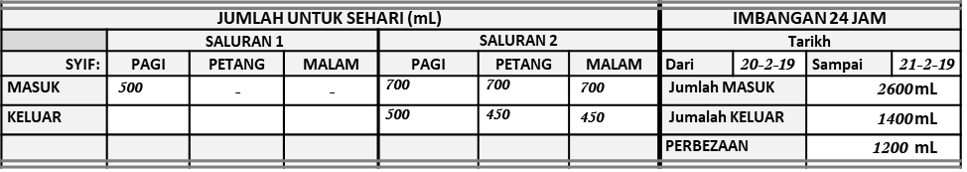
Dua carta berasingan boleh digunakan untuk merekod kemasukan yang diberi melalui dua saluran vena berasingan atau ketika dua set diguna pada satu saluran. Carta perlu ditandakan sebagai Carta 1 (pertama) dan Carta 2 (kedua). Kemasukan dicatat dan dijumlah keatas dua carta berlainan. Kuantiti cecair yang keluar perlu dicatit pada hanya satu carta sahaja.
Contoh Carta Untuk Infusi Melalui Dua Saluran
Dalam contoh dibawah, infusi dibuat melalui dua saluran berasingan. Larutan Normal saline dengan campuran KCl dan Insulin diberi melalui vena periferal tangan kiri (hanya satu beg). Larutan TPN diberi melalui vena sentral Internal Jugular.
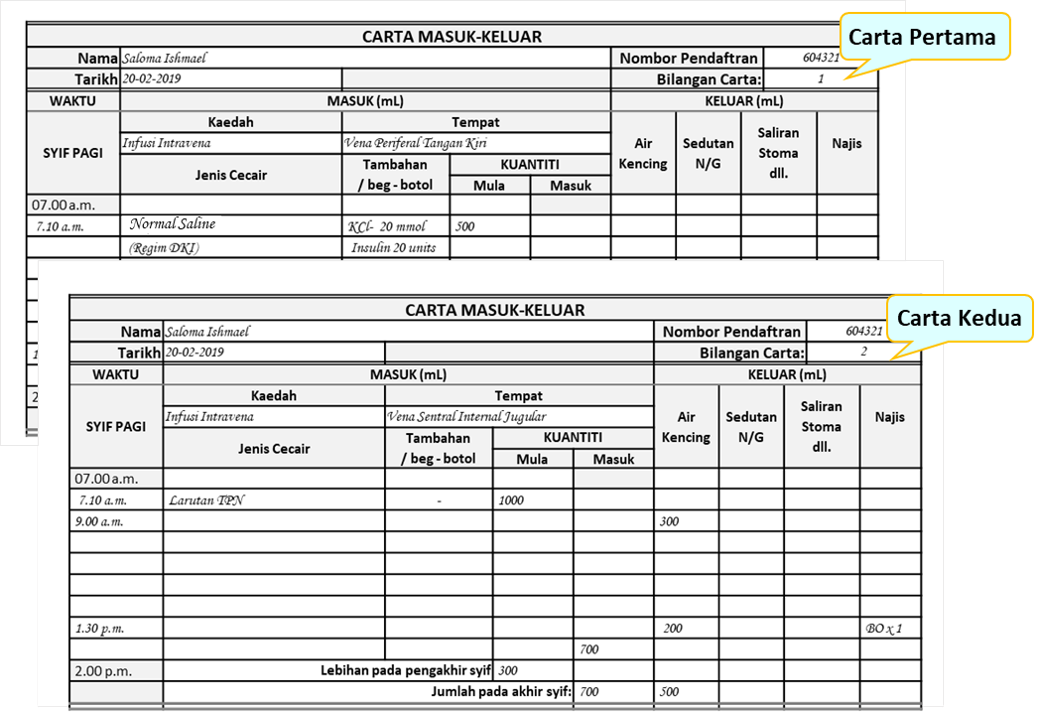
Jumlah Bagi Setiap Syif Pada Setiap Carta
Jika dua carta berasingan digunakan jumlah kuantiti cecair masuk untuk setiap syif dan pada keseluruhan hari dikira dan dicatat pada setiap carta. Tetapi, kuantiti cecair keluar dicatit pada satu carta sahaja.
Jumlah Untuk Sehari
Jumlah untuk sehari perlu mengambil kira kuantiti masuk dan keluar dari kedua-dua carta. Jumlah itu perlu dicampur dan dicatat diruang lain pada satu dari carta tersebut; seeloknya pada carta kedua.
Penggunaan Satu Carta Dengan Dua Bahagian Bersebelahan
Carta Masuk-Keluar dengan dua bahagian bersebelahan boleh direkabentuk untuk tujuan ini. Bahagian kedua merupakan gandaan kepada bahagian pertama. Butiran pada ruang Kaedah dan Tempat memberi petunjuk kepada saluran atau set yang dimaksudkan.

Bila merekabentuk carta sebegini mengikut saiz A4, lebar kolum terpaksa dikecilkan dan kadang kadang catatan perlu dibuat dengan menggunakan singkatan. Namun begitu, carta begini membeuatkan kerja mencatat menjadi lebih mudah dan tidak mengelirukan. Data lebih senang difahami kerana semuanya dipaparkan dalam satu carta tunggal.
Jumlah Untuk Setiap Syif Pada Setiap Bahagian
Bila carta dengan dua bahagian digunakan, jumlah untuk setiap syif dan pada keseluruhan hari dikira dan dicatat pada bahagian berkenaan.
Selepas itu jumlah untuk sehari perlu dicampur dan dicatat didalam jadual berasingan dibawah carta.
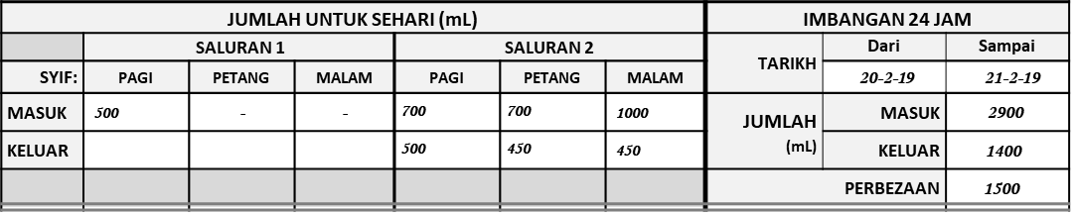
Carta Untuk Infusi Melalui Lebih Dari Dua Saluran
Adalah mustahil untuk merekabentuk carta untuk memberi cecair melalui lebih dari dua saluran, kecuali dengan kertas yang lebar seperti yang digunakan disesetengah Unit Rawatan Rapi. Namun penggunaan carta berasingan bersaiz A4 adalah pilihan terbaik kerana carta yang sudah dilengkapkan boleh disatukan dengan nota pesakit yang lazimnya juga bersaiz A4.
Memberi Makanan Melalui Mulut (Oral)
Bergantung kepada keadaan, doktor atau jururawat boleh membuat pilihan memberi jenis makanan sama ada, semi-pejal atau cecair serta menentukan kekerapan dan kuantitinya. Untuk pesakit yang tiada masaalah mengambil makanan atau minuman melalui mulut, plan dan carta Masuk-Kelaur tidak diperlukan.
Situasi dimana kuantiti pemberian melalui mulut perlu dikawal, disukat dan direkod termasuklah:
- Pesakit yang tidak mahu / tidak berselera mengambil makan melalui mulut.
- Pesakit yang dihadkan kuantiti cecair yang boleh diambil (e.g. kegagalan fungsi ginjal dsb.)
Pesakit boleh mengambil dari bekas atau dengan sudu. Kuantiti yang dicadangkan dan disediakan untuk pesakit perlu direkodkan. Kemudian kuantiti sebenar yang diambil oleh pesakit dicatitkan sebagai kuantiti yang masuk.
Memberi Makanan Melalui Saluran Enteral
Indikasi Memberi Cecair Melalui Saluran Enteral
Terdapat keadaan dimana makanan berbentuk cecair perlu diberikan terus kedalam perut atau usus (jejunum). Syaratnya sistem pergerakan usus, penyerapan dan pencernaan mestilah berfungsi baik. Kaedah ini disyorkan untuk pesakit yang mengalamai masalah berikut:
- tidak dapat menelan akibat masalah saraf seperti otot menelannya lumpuh atau dia tidak sedarkan diri
- saluran alimentari bahagian atas (tekak atau esopahgus) tersumbat
- tidak mampu mengambil makanan mencukupi melalui mulut
Cara Memberi Makanan/Cecair Melalui Saluran Enteral
Organ utama yang mencerna dan menyerap makanan ialah usus jejunum. Oleh itu makanan boleh dimasukkan kedalam perut (gaster) atau terus kedalam jejunum. Jalan masuk kedalam kedua organ ini disebut sebagai saluran enteral.
Pemberian makanan cair boleh dibuat melalui dua cara ia-itu :
- Secara berkala (bolus)
- Infusi berterusan melalui set infusi menggunakan tarikan graviti atau pam elektronik
Pihak doktor atau jururawat boleh merancang pemberian makanan atau khidmat ini dirujuk kepada dietitian (pakar zat makanan). Dietitian boleh mencadang jenis dan amaun makanan cecair yang diperlukan berpandukan keperluan kuantiti cecair dan kalori. Biasanya jururawat akan melakukan proses pelaksanaan dan pemantauan selanjutnya termasuk kadar/kekerapan dan kuantitit setiap kali pemberian.
Memberi Makanan/Cecair Kedalam Perut (Gaster)
Makanan boleh dimasukkan terus kedalam perut (gaster) dengan diua cara:
- melalui tiub nasogastric (Ryle’s Tube)
- melaui tiub gastrostomi
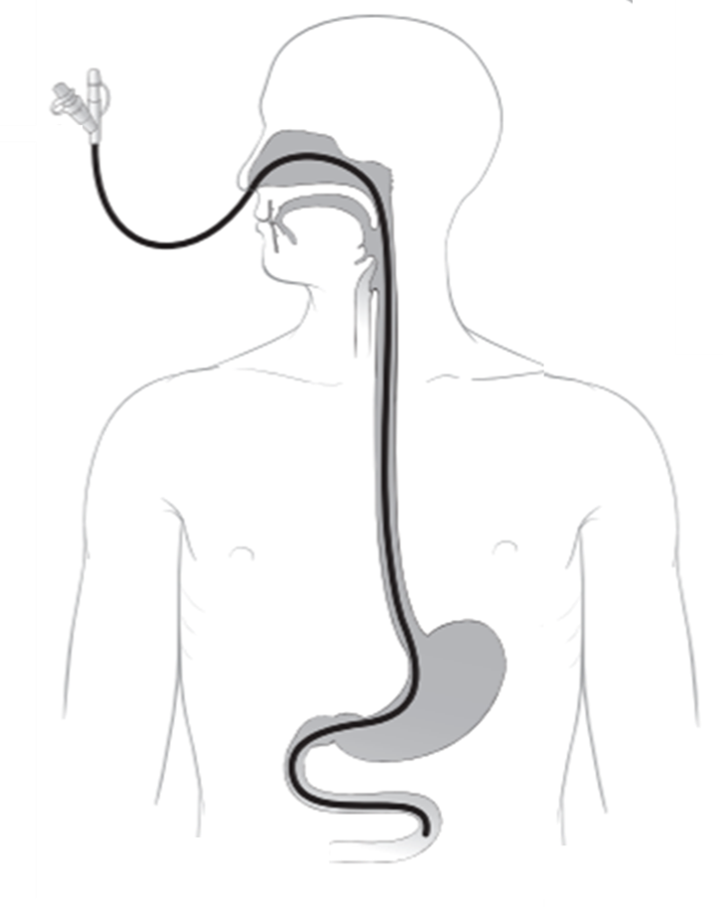
Memberi Makanan atau Cecair Melalui Tiub Nasogastric (Ryle’s Tube)
Makanan cair boleh diberi melalui tiub nasogastrik sebagai rawatan sementara jika pesaki tidak dapat menelan. Jika digunakan untuk tempoh yang lama ia akan menyebabkan kecederaan (luka) pada hidung, tekak dan esofagus. Oleh itu pemberian, bagi tempoh lebih lama, pemberian melalui gastrostomi adalah lebih baik.
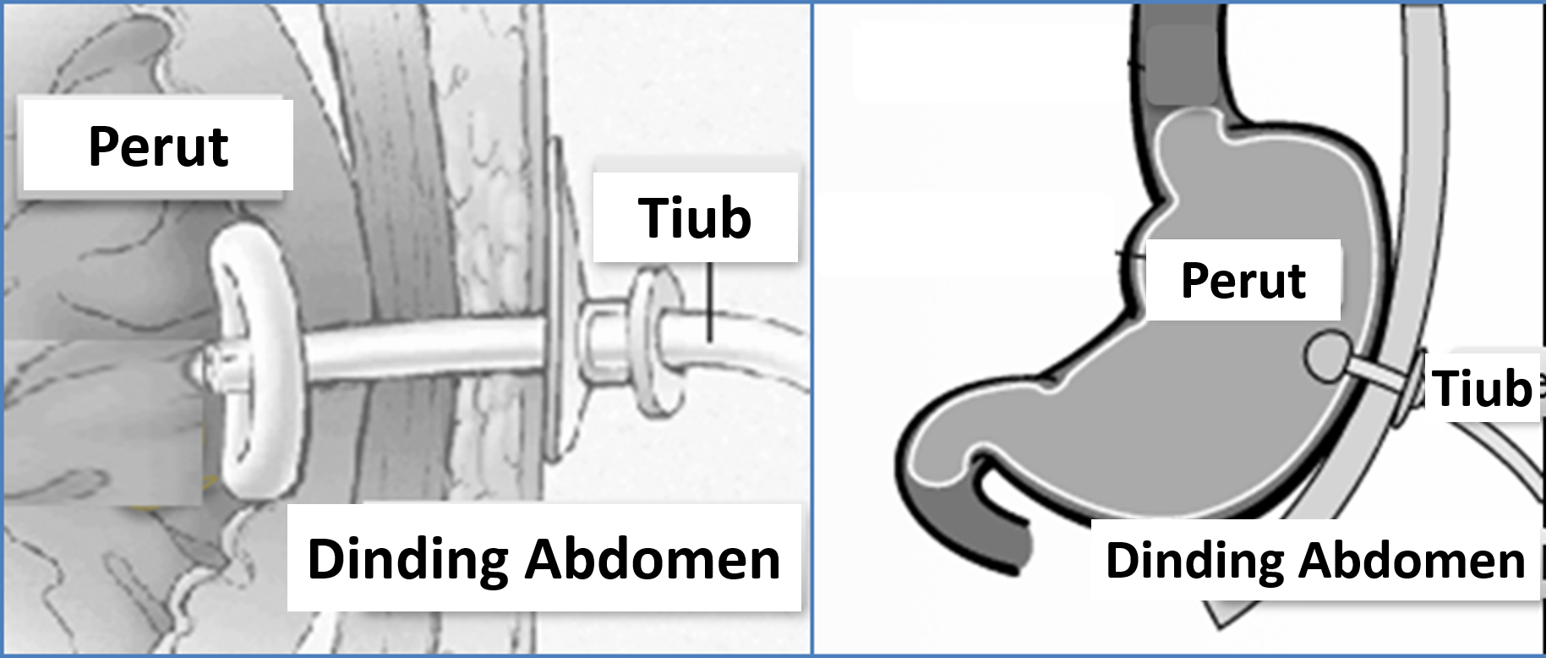
Pemberian Melalui Gastrostomi
Prosedur gastrostomi dilakukan untuk melencongkan kemasukan makanan melepasi mulut dan esofagus untuk terus kedalam perut. Ia digunakaan dalam keadaan dimana pesakit tidak dapat mengambil makanan/cecair melalui mulut kerana tidak dapat menelan (contohnya selepas strok) atau terdapat sekatan pada tekak atau esofagus (contohnya disebabkan kanser).
Teknik Pemasangan Gastrostomi
Tiub gastrostomi dipasang melalui pembedahan terbuka (open surgery) atau melalui teknik endoskopi. Tiub yang dipasang mempunyai rongga yang agak besar membolehkan makanan semi-pepejal (pepejal yang dihancurkan) diberikan. Kerana ruang gaster agak luas makanan boleh diberi dengan kuantiti yang agak banyak secara berkala (bolus). Namun kuantiti dan jenis makanan yang diberikan perlu mengambil kira fungsi usus. Jika fungsi pergerakan dan pencernaan usus kurang baik makanan cair lain seperti susu dan formula lain boleh diberi.
Pemberian Secara Berkala (Bolus)
Pemberian Secara Berkala (Bolus) sesuai digunakan bila memberi makanan atau cecair melalui tiub nasogastrik atau gastrostomi. Kerana perut (gaster) mempunyai rongga yang luas ia mampu menerima kemasukan kuantiti yang agak besar.

Rujuk: Video Pemberian Melalui Gastrostomi
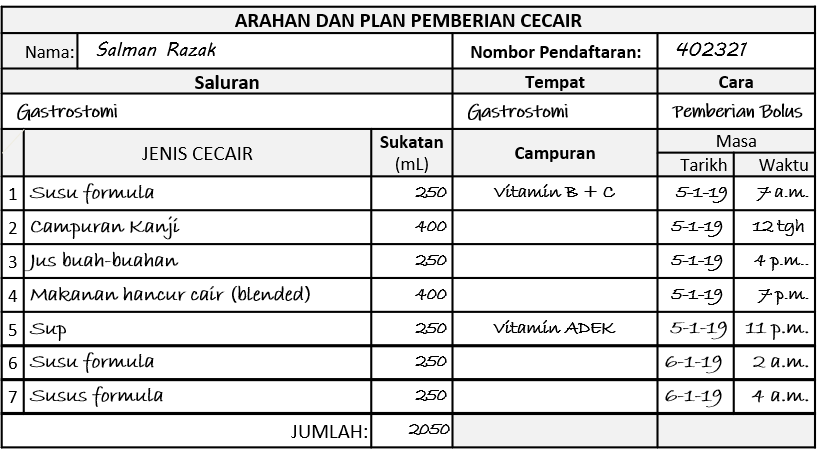
Arahan dan Pelan Untuk Pemeberian Melalui Saluran Gastrostomi
Sebelum jururawat memasukkan kuantiti yang dicadangkan ia perlu menyedut terlebih dahulu untuk memastikan bahawa kandungan perut adalah kosong. Ini menunjukkan perut bergerak aktif dan tiada sebarang sekatan pada usus. Kemudian ia boleh memasukkan jumlah yang dicadangkan. Elok pada permulaannya kuantiti agak kecil diberi dahulu. Selepas beberapa ketika, sedutan kandungan perut dibuat untuk memastikan yang diberi telah dilepaskan kedalam usus.
Hasil percubaan akan menjadi panduan kepada berapa banyak makanan/cecair boleh diberi serta tempoh antara aktiviti pemberian yang sesuai. Selepas itu arahan bolehlah dibuat supaya pemberian dibuat secara berkala pada jarak tempoh yang sesuai.
Namun sedutan perlu dibuat sebelum setiap pemberian.
Kuantiti yang disedut menunjukkan sama ada masih ada makanan/cecair yang belum mengalir ke usus. Tempoh tambahan boleh dibenarkan untuk proses pengaliran itu selesai. Jika sebahagian besar kuantiti yang diberi masih tertinggal dalam perut, ini bermakna terdapat masaalah pergerakan (motiliti) perut atau usus. Jika ini berlaku kuantiti pemberian boleh dikurangkan atau diberhentikan sementara atau pemberian melalui saluran ini diberhentikan terus.
Arahan Untuk Pemberian Melalui Tiub Nasogastrik and Gastrostomi
Doktor atau dietitian perlu menentukan jenis dan kuantiti makanan cair yang hendak diberi dalam masa sehari. Jururawat akan menentukan kekerapan dan kuantiti setiap pemberian.
Plan Untuk Pemberian Melalui Tiub Nasogastrik and Gastrostomi
Pemberian makanan cair melalui tiub gastro-gastrik dan tiub gastostomi biasanya diberi secara sekali gus (bolus). Dengan itu, waktu pemberian dibuat perlu direkodkan tetapi tempohnya tidak perlu. Pada tempoh diantara pemberian tiub itu ditutup denagan spigot dan pesakit boleh bergerak dengan bebas jika terdaya.
Plan pemberian juga boleh dijadikan pesanan pembekalan makanan dari dapur atau dispensari.
Contoh Plan Untuk Pemberian Makanan Cair Melalui Gastrostomi
Memberi Cecair Terus Kedalam Usus
Bila makanan cair diberi secara berkala sekali gus dengan banyak (bolus), ia boleh mengakibatkan kegagalan percernaan (penghadaman) dan penyerapan yang mengakibatkan cirit birit. Dengan memberi makanan sedikit demi sedikit secara infusi berterusan, proses pencernaan dan penyerapan akan lebih baik. Kejadian cirit birit pun berkurangan.
Makanan boleh dimasukkan terus kedalam usus (duodenum dan jejunum) dengan dua cara:
- melalui tiub nasoduodenal or nasojejunal
- melalui tiub jejunostomi
Memberi Makanan Cair Melalui Tiub Nasoduodenal dan Nasojejunal
Tiub jejunostomy dimasukkan melalui hidung dan hujungnya diletak kedalam bahagian duodenum atau awal jejunum. Tiubnya bersaiz kecil dan dimasukkan dengan bantuan endoskopi atau fluroskopi x-ray. Kerana saiznya yang kecil ia kurang memberi tekanan pada mukosa hidung, tekak dan esofagus. Sebaliknya kerana rongganya kecil, hanya cecair seperti susu dan formula sahaja boleh diberi melaluinya.
Ia berguna jika terdapat masalah pergerakan perut (gastric stasis) atau pesakit muntah muntah. Makanan cair biasanya dimasukkan secara berterusan dengan bantuan pam elektronik. Jenis makanan cair yang sesuai samalah seperti untuk pemberian melalui jejunostomi.
Memberi Cecair Melalui Jejunostomi
Indikasi untuk Penggunaan Jejunostomi
Umumnya penggunaan gastrostomi adalah lebih mudah. Namun, terdapat indikasi untuk menggunakan jejunostomi didalam keadaan tertentu seperti:
- mengelakkan makanan/cecair dari lalu disaluran esopagus, perut dan duodenum selepas pembedahan keatas organ organ ini atau pankreas.
- pesakit yang terlibat dalam pembedahan atau radioterapi pada bahagian mulut, rahang dan tekak kerana mereka mungkin tidak boleh menelan atau perlu lama berberpuasa.
- mengelakkan risiko cecair tersedut kedalam paru paru (aspiration pneumonitis) akibat makanan termuak dari perut ke esofagus dan tekak (reflux) dikalangan pesakit yang kurang sedar dan sebab sebab lain
- pesakit mudah tercekek/tersedak kerana kehilangan refleks (loss of gag reflax)
Teknik Pemasangan Jejunostomi
Tiub jejunostomi dipasang selepas pembedahan terbuka (open surgery) atau sebagai prosedur berasingan secara teknik laparoskopi.
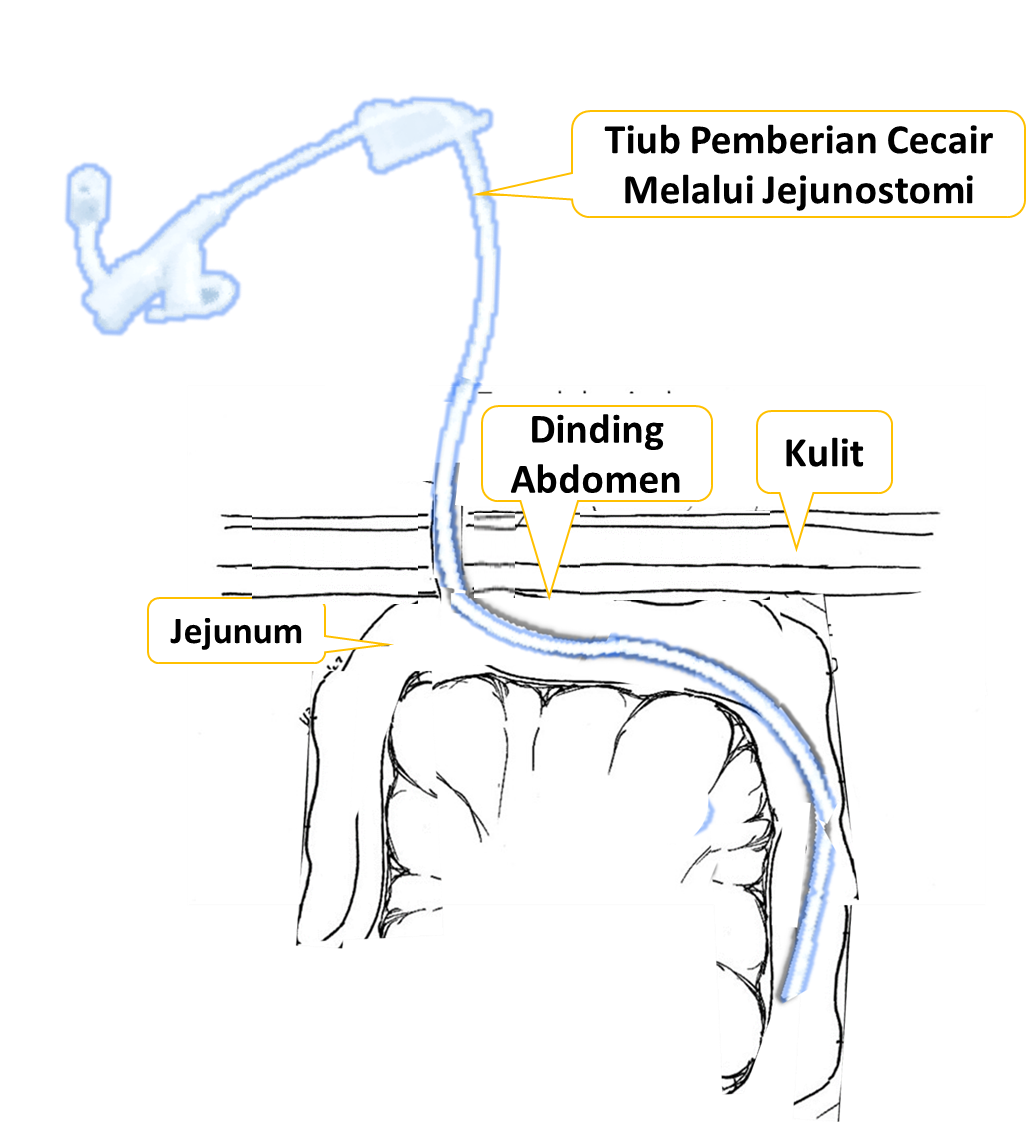
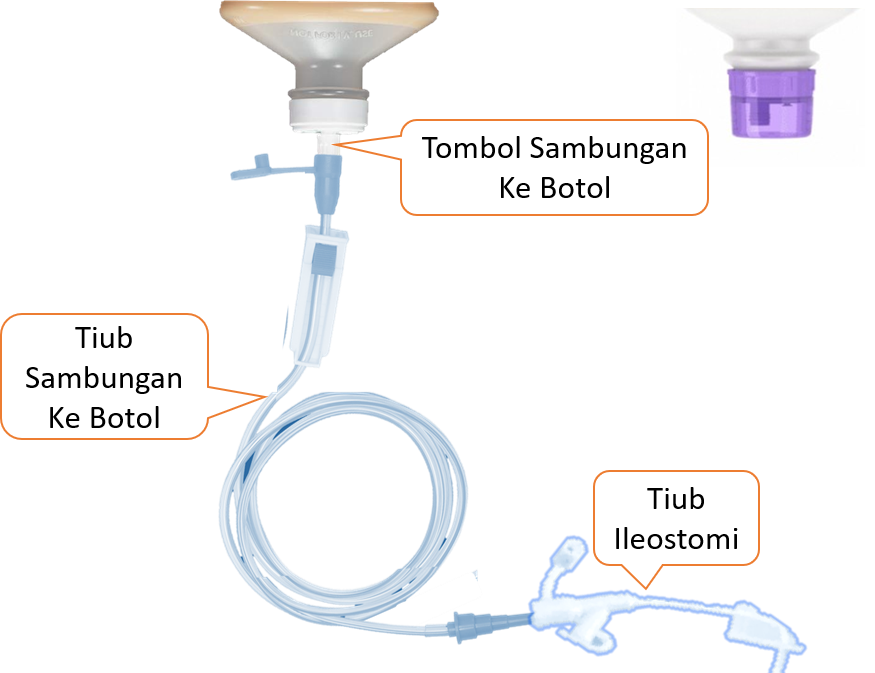
Kaedah Memberi Makanan Cair Melalui Jejunostomi
Makanan Cair boleh diberi melalui saluran jejunostomi dengan dua cara:
- Set infusi tertutup mengguna tarikan graviti
- Pam pemberian elektronik
Jenis Makanan Cair Sesuai Untuk Jejunostomi
Tiga jenis formulasi makanan cair boleh diberikan melalui jejunostomi bergantung kepada kebolehan jejunum untuk mencerna, menyerap dan menggerakan makanan. Antaranya:
- Formula standad mengandungi campuran protein, gula dan lemak (biasanya berasaskan susu)
- Formula elemental yang senang dicerna terdiri dari elemen asas seperti glucose/dextrose, asid amino dan asid lemak (fatty acids); biasanya disediakan oleh pengeluar komersial
- Formulas elemental khas yang komposisinya diubah untuk keperluan tertentu (penyakit kencing manis, kegagalan fungsi pelbagai organ) dengan menambah atau mengurangkan elemen tertentu.
Arahan Untuk Pemberian Melalui Tiub Nasoduodenal, Nasojejunal and Jejunostomi
Pemberian melalui saluran ini perlu dibuat menggunakan aliran berterusan. Untuk tiub nasoduaodenal dan tiub nasojejunal, kerana diameternya sempit, makanan cair biasanya dimasukkan dengan bantuan pam elektronik. Untuk tiub jejunostomi pemberian harus dengan cara infusi berterusan tetapi ada pilihan sama ada memberi dengan:
- set menggunakan tarikan graviti
- pam ipemberian elektronik
Penggunaan secara bolus tidak sesuai.
Arahan oleh doktor atau dietitian perlu menentukan kuantiti, jenis makanan cair dan tempoh ianya hendak diberi. Penentuan kekerapan, kadar titisan dan tempoh rehat elok dibuat oleh jururawat.
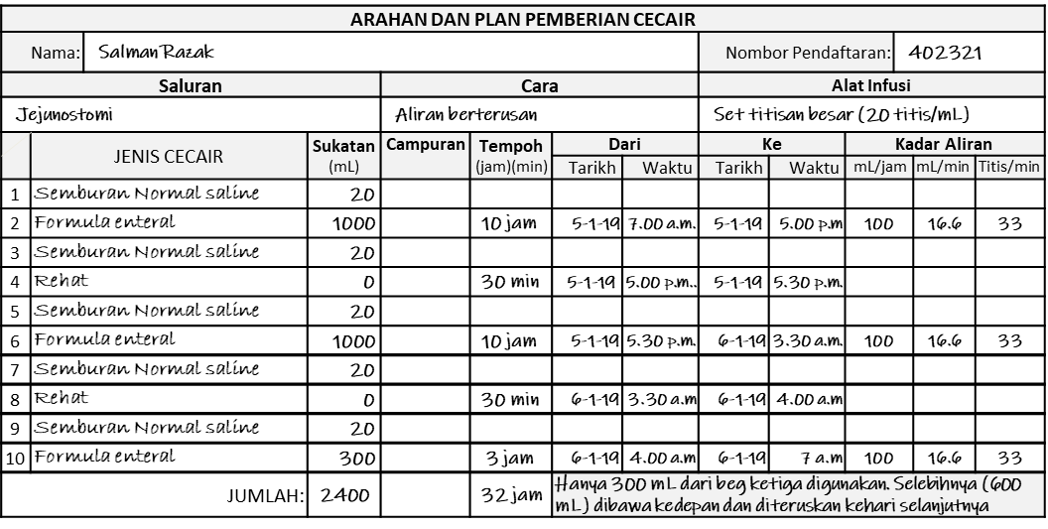
Contoh Arahan Pemberian Melalui Jejunostomi Oleh Doktor atau Dietitian
Arahan ini boleh diulis dengan mudah sebagai “Beri 2400 mL formula makanan cair melalui jejunostomi dengan pam elektronik”.
Plan Untuk Pemberian Cecair Melalui Saluran Jejunostomi Secara Berterusan
Alat yang digunakan, pengiraan kadar infusi, dan proses merekod kuanti masuk dan keluar adalah lebih kurang sama dengan pemberian melalui saluran intravena.
Adalah baik jika proses infusi dihentikan untuk tempoh 30 – 60 minit untuk merehatkan usus. Juga sebelum dan selepas infusi air duntik dengan picagari (syringe) untuk membersihkan tiub. Sesetengah tiub ada saluran tambahan ditepi untuk tujuan ini.
Walaupun arahan dibuat oleh doktor atau dietitian, plan pemberian elok di buat oleh jururawat kerana mereka lebih mengetahui dan berkemahiran mengenai tekniknya. Mereka diberi pilihan untuk menentukan tempoh makanan cair dialirkan dan kadarnya.
Makanan cair berbentuk susu berbagai formula disediakan secara komersial sebagai campuran steril yang diletakkan dalam beg/botol mengandungi 500-1000 mL. Biasanya ia memberi 1 kkalori bagi setiap mL. Untuk memberi keperluan air dan kalori untuk seorang dewasa, antara 2000 – 2500 ml diperlukan (dua botol 1000 mL atau dua botol 1000 mL tambah satu botol 500 mL). Jika hanya botol 1000 mL digunakan, infusi kandunagan yang berlebihan, boleh diteruskan ke esok harinya.
Contoh Pelan Untuk Memberi Makanan Cair Melalui Tiub Jejunostomi
Dalam contoh ini perawat ingin memberikan 2300 mL makanan cair berbentuk formula terkandung dalam beg 1000 mL. Infusi direhatkan selama setengah jam selepas setiap beg dikosongkan. Saluran di bersihkan (flush) dengan semburan 20 mL saline diakhir dan permulaaan infusi. Aliran kandungan beg ketiga diteruskan selepas syift akhir dan kuantiti yang masuk ketika itu dijumlah. Selebihnya dibawa kedepan kehari esoknya. (Arahan dan pelan mengikut hari bekerja)
Pemantauan Kemasukan Cecair Yang Diberi Melalui Saluran Enteral
Penggunaan Carta
Adalah baik jika carta Masuk-Keluar Cecair yang sama digunakan samada untuk tujuan pemberian melalui saluran intravena atau saluran enteral.
Merekod Kemasukan Cecair Yang Diberi Secara Bolus Melalui Gastrostomi atau Tiub N/G
Bila pemberian diberi secara bous hanya waktu pemberian direkodkan. Tempoh tidak perlu direkod.
Contoh Merekod Kemasukan (Input) Untuk Pemberian Melalui Gastrostomi
Merekod Kemasukan Cecair Yang Diberi Secara Infusi Berterusan Melalui Saluran Jejunostomi
Cara merekod dan carta yang digunakan untuk memberi cecair melalui saluran jejunostomi dan naso-jejunal adalah agak sama dengan yang dilakukan untuk infusi intravena. Kaedah pemberian yang digunakan samada menggunakan aliran berterusan atau menggunakn pam infudi elektronik perlu di catatkan.
Bila infusi bermula dan kuantiti kandunagn beg direkod sejajr dengan Kuantiti – Mula. Kuantiti – Masuk direkodkan sejajar dengan waktu bila beg habis atau pada penghujung syif.
Oleh kerana Normal saline digunakan melalui semburan menggunakan syringe kuantiti nya perlu direkod. Waktu ini dbuat, waktu rehat bermula dianggap sebagai sama. Waktu beg seterusnya dipasang dan dialirkan bermuala selepas tempoh rehat.
Contoh Carta Untuk Merekod Kemasukan Cecair Yang Melalui Saluran Jejunostomi
Merekod Kemasukan Bila Cecair diberi Melalui Dua Cara Berbeza
Ada kalanya cecair diberi melalui saluran intravena dan juga enteral.
Dua pendekatan boleh diikuti:
- guna dua carta
- guna carta yang ada dua bahagian
Guna Dua Carta
Dua carta berasingan boleh digunakan, satu untuk setiap cara/saluran. Jumlah setiap syif dikira dengan mencampur kuantiti masuk untuk setiap cara/saluran. Untuk mengelak kekeliruan perjumlahan ini ditunjukkan pada hanya satu carta sahaja (sebaiknya dalam carta kedua).
Penngunaan Carta Yang Ada Dua Bahagian
Carta masuk-kelauar dengan dua bahagian boleh digunapakai jika cecair diberi melalui saluran intravena dan juga saluran enteral. Contohnya bila semasa tempoh pesakit cuba minum atau diberi makanan cair melalui gastrostomi, tiub naso-jejunal dan jejunostomi. Biasanya pemberian makanan cair dimulakan dengan kuantiti yang sedikit dan keperluan selebihnay masih bergantung kepada pemberian melalui saluran intravena.
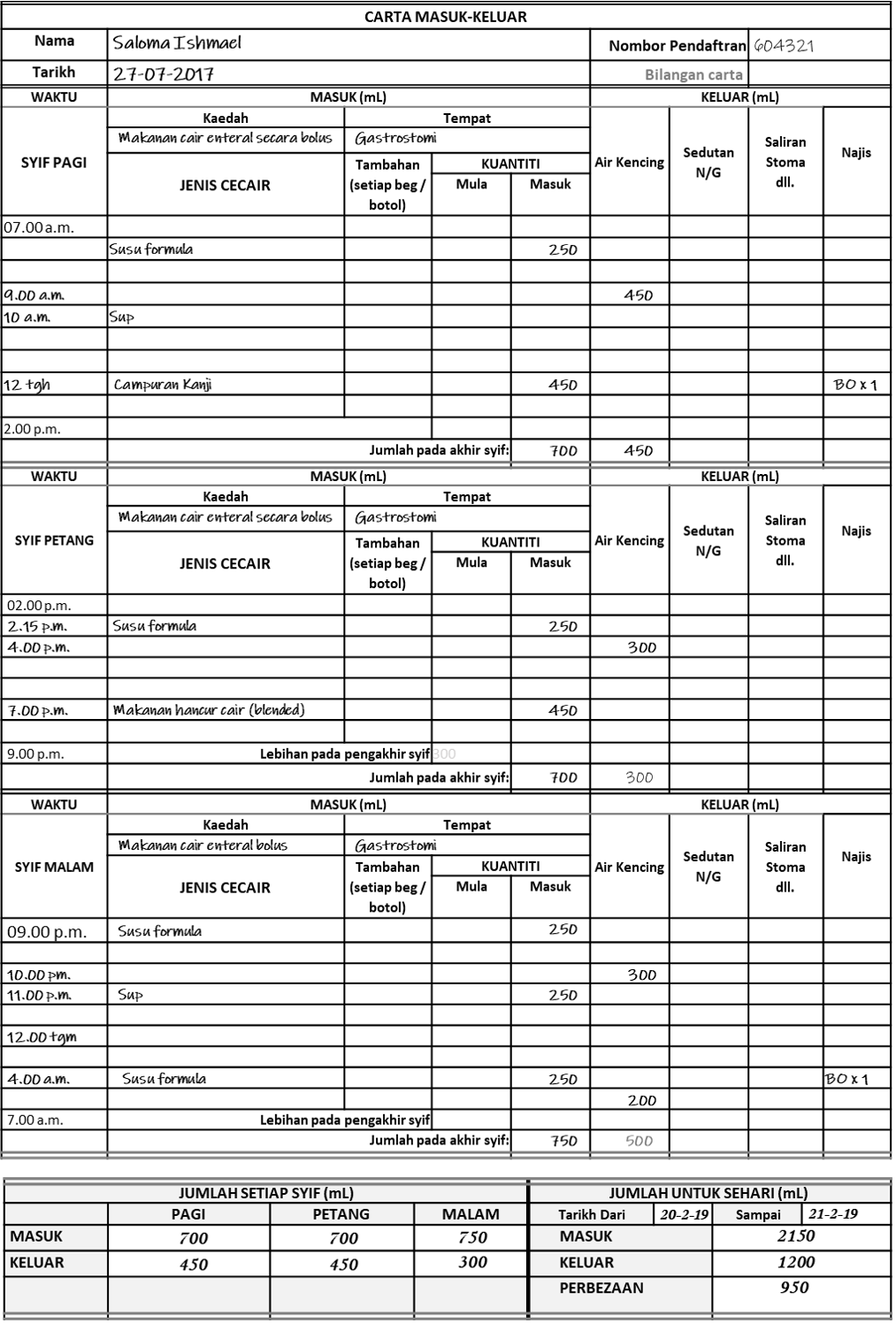
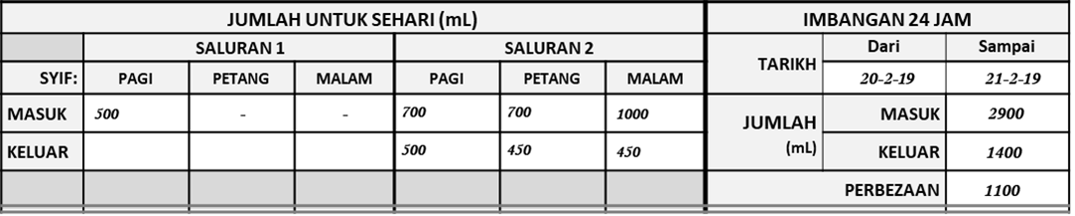
Contoh Carta Bila Cecair Diberi Melalui Saluran Enteral dan Intravena
Contoh Merekod Kuantiti Ynag Diberi Bagi Setiap Syif Bila Dua Cara/Salarun Berbeza Digunakan
When two main sections are used, the total for each section is added to give the shift total. This is recorded at a supplementary section at the bottom of the chart.
Contoh Jumlah Masuk-Keluar Bila Dua Saluran Digunakan
Menyukat dan Merekod Pengeluaran Cecair (Output)
Dalam kaedah carakerja klinikal, jumlah cecair yang keluar tidak dapat disukat sepenuhnya. Kuantiti utama yang disukat ialah air kencing. Untuk seorang dewasa, jumlah untuk sehari adalah 1000-1500 mlL. Terdapat juga keadaan dimana jumalah air dlam najis cirit juga disuakat (untuk kanak kanak dan kes Kolera). Pengeluaran sebagai peluh dan penwapan tidak disukat dan disebut sebagai kehilangan yang tidak terperasan. Jumlah ini dianggarkan sekitar 1000 mL (berbeza mengikut keluasan permukaan kulit dan suhu persekitaran).
Jadi mengikut carta, jumalah masuk yang disukat melebihi jumlah yang keluar sebanyak 1000mL. Keadaan seolah olah tidak seimbang ini adalah normal bukan defisit. Defisit bermaksud jumlah yang diberi tidak mencukupi untuk menampung kehilangan cecair luar biasa. Ini dizahirkan dalam carta sebagai jumalah air kencing yang tidak mencukupi (bagi orang dewasa kurang dari 750 mL).
Kehilangan luar biasa berlaku kadang kadang boleh disukat dan kadang kadang tidak. Kehilangan boleh disukat jika yang keluar ituboleh ditadah kedalam beg atau botol. Situasi tersebut berlaku bila terdapat kandunagn usus atau rongga badan yang keluar atau dikeluarkan seperti:
- terdapat fistula dari jejunum atau ileum
- jejunum dikeluarkan dan dibuka melalui pembedahan ileostomi
- cecair keradangan yang terkumpul dalam rongga yang disalirkan melalui tiub saliran
Terdapat juga keadaan dimana kuanti ti kehilangan luar biasa tidak dapat disukat seperti kehilanga dari kulit yang terbakar, secretion kedlam usus ketika ia tersumbat, kesan sampingan keradangan dalam organ tertentu.
Menyukat Air Kencing
Bila ada keperluan untuk memantau kemasukan-pengeluaran cecair, kuantiti air kencing perlu disukat. Jika pesakit sedarkan diri dan tiaa tiub saliran kencing dipasang, pesakit atau penjaganya boleh menadah dan menyimpan air kencing setiap kali pesakit kencing. Kuantitinya biasanya disukat oleh jururawat atau pembantu rawatan menggunakan jag penyukat dan direkodkan terus kedalam Carta masuk-keluar cecair. Pesakit yang boleh diharapkan, boleh diberi tugas menyukat dan merekod kedalam kertas berasingan dan jururawat kemudian menyalinkannya kedalam carta..
Jika air kencing disalirkan melalui kateter kedalam beg, kuantiti air kencing perludisukat pada penghujung syif atau lebih kerap lagi (contohnya setiap satu jam). Biasanya pada beg untuk menadah air kencing terdapat tanda menunjukkan paras dan kuantiti dalam kiraaan mL. Kuantiti boleh dibaca dari tanda ini. Jika sukatan dibuat pada penghujung syif atau bila beg penuh atau pun keseluruhan cecair boleh dilepaskan kedalam jag penyukat dan disukat .
Jika ada keperluan untuk melihat keadaan air kencing yang terkumpul sepanjang hari, jururawat akan membaca kuantiti pada tanda dibeg tetapi tidak mengosongkan beg itu. Kemudian dia perlu membuat tanda parasnya dengan pen penanda (marker pen) atau dengan pita bergam. Dia boleh juga menolak kuantiti terkini dari jumlah kumulatif sebelumnya.
Jika air kencing atau saliran darah selepas pembedahan atau trauma perlu disukat setiap jam, carta ini tidak sesuai untuk tujuan itu. Keluaran yang cepat terkumpul perlu di rekod pada carta berasingan dan hanya jumlahnya dimasukkan kedalam carta Masuk-Keluar Cecair standad pada waktu dan tempoh yang sesuai.
Menyukat Pengeluaran Cecair Lain
Menyukat Kuantiti Yang Keluar Melalui Saliran
Dalam sesetengah penyakit, terdapat keadaan dimana cecair meleleh dan berkumpul pada rongga badan pesakit (seperti rongga pleura, rongga peritoneum). Kerap kali tiub saliran dimasukkan kedalam ronga tersebut untuk menyalirkan cecair tersebut. Juga, selepas pembedahan tiub saliran diletakkan di kawasan yang dibedah untuk mengeluarkan cecair yang terkumpul (darah, serum, nanah dsb)
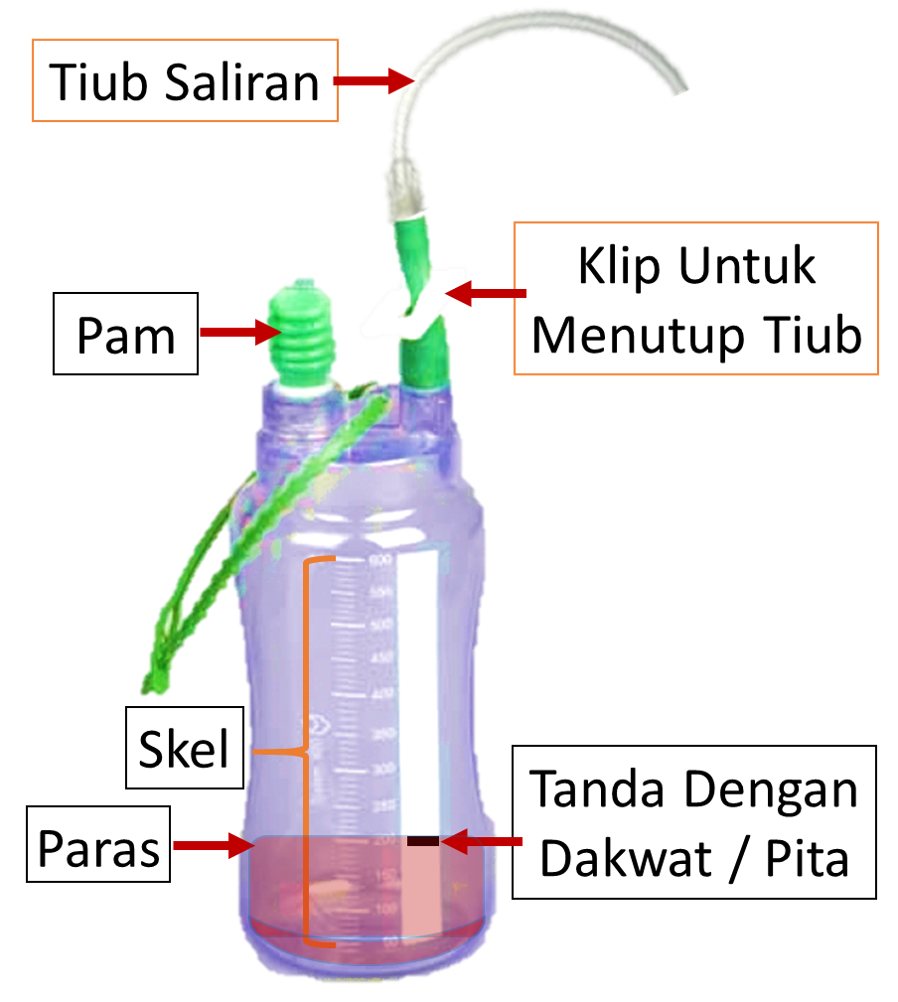
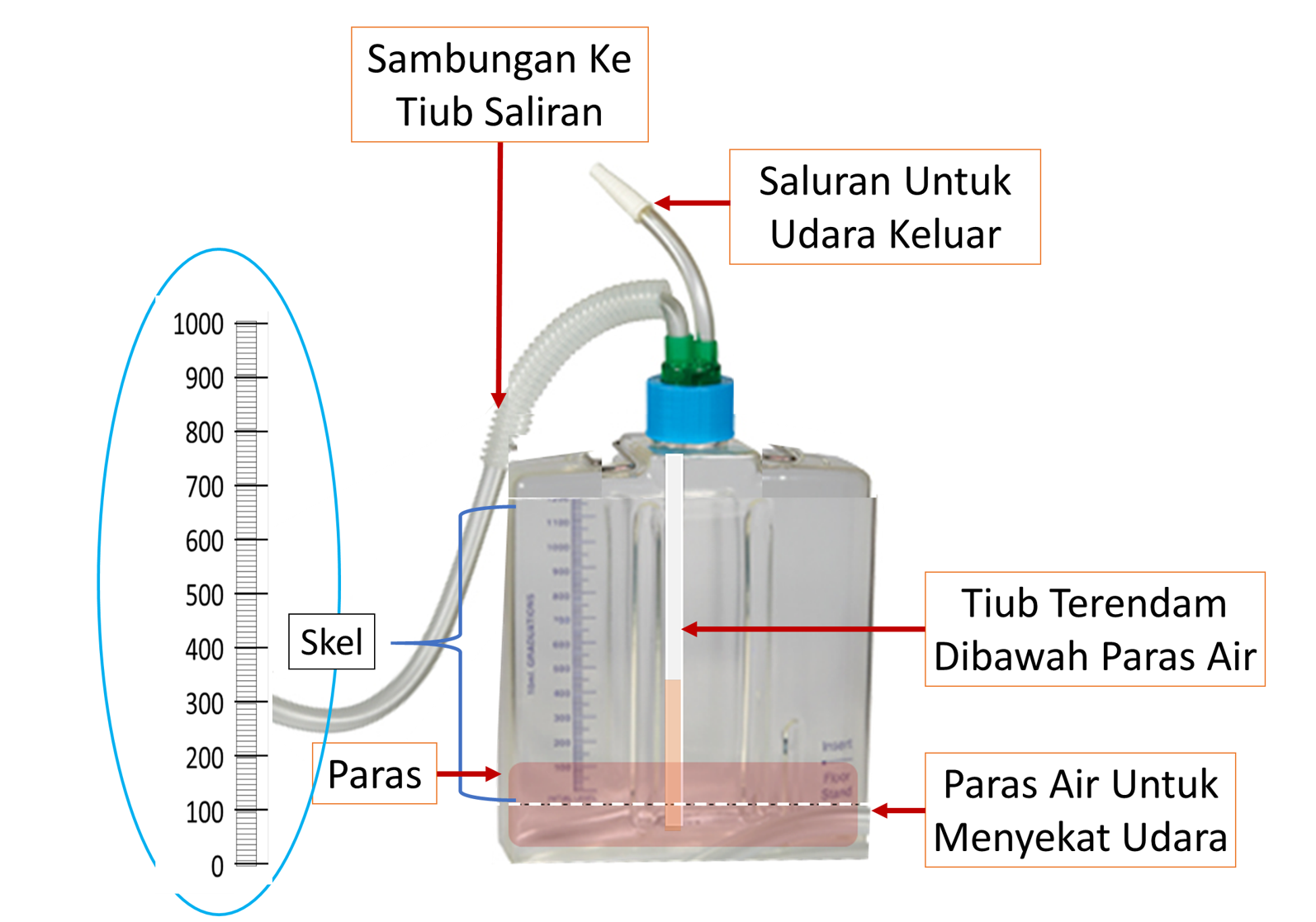
Biasanaya sistem tiub saliran dan botol/beg yang tertutup digunakan. Untuk menyukat cecair yang keluar, satu cara ialah membaca tanda sukatan pada beg/botol yang bersetentang dengan paras cecair. Biasanya ini dilakukan pada akhir tempoh yang ditetapkan biasanya pada akhir syif (kecuali beg/ botol sudah penuh). Selepas membaca kuantiti untuk tempoh berkenaan, jururawat boleh menandakan paras tersebut dengan pen marker (marker pen). Bacaan pada tempoh atau syif selanjutnya dibuat, dengan mengira pertambahan kuantiti berbanding kuantiti terdahulu yang telah ditandakan.
Cara kedua ialah ialah dengan mengososngkan botol/beg dan menyukat kandunagannya (dengan bekas penyukat atau syringe). Cara ini diikti bila jumlah cecair yang keluar begitu banyak dan beg/botol cepat penuh. Jika kuantiti keluaran adalah kecil, biasanya set aliran dan beg/botol tidak ditukar dan cara pertama digunakan.
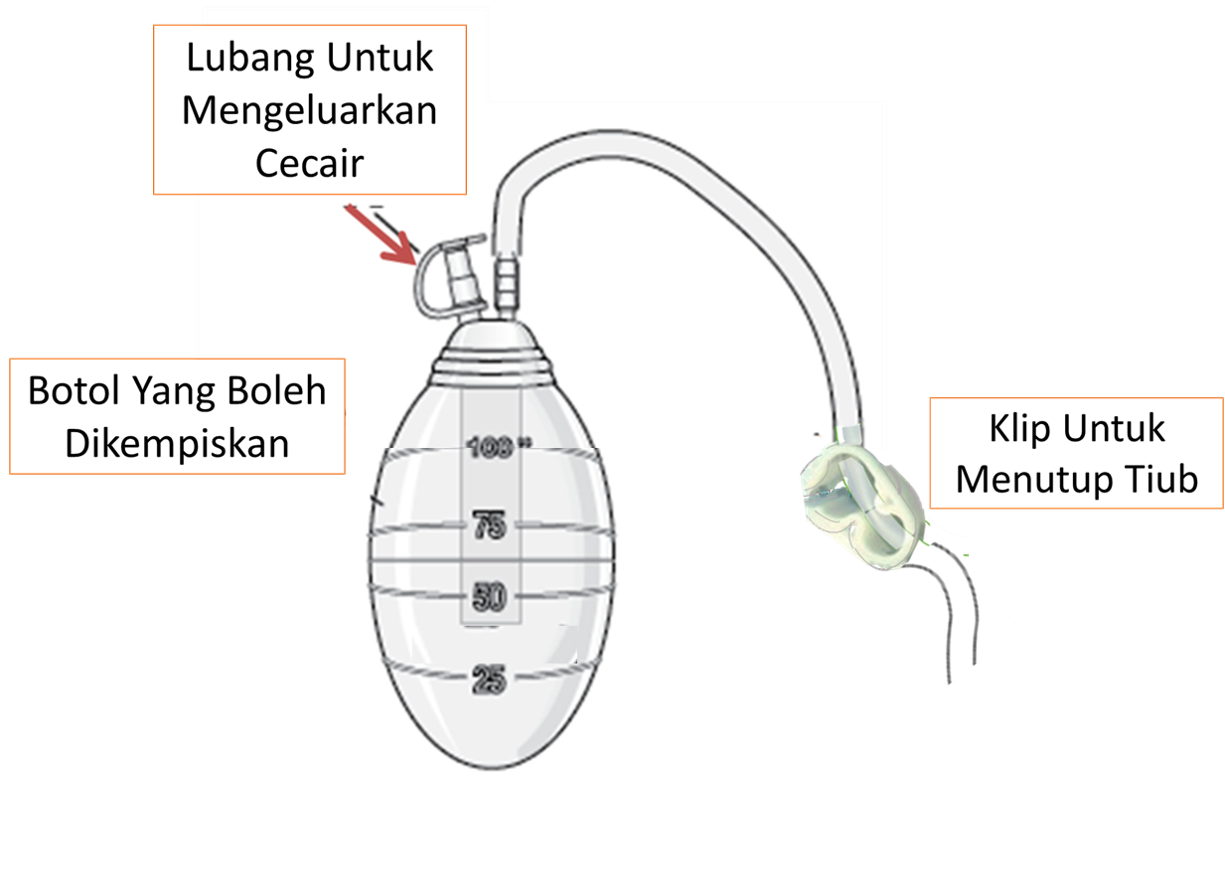
Bagi mengalirkan cecair dari ruang , udara perlu disekat dari masuk dari luar kedalam pleura. Untuk tujuan ini, penghujung tiub saliran perlu diletakkan dibawah paras air. Oleh itu, pada mulanya botol saliran sudah mengandungi air hingga keparas permulaan skel (0 mL) dan hanya kuantiti selepas paras ini dikira.
Menyukat Discaj Dari Organ Tertentu
Beberapa jenis cecair boleh keluar dari organ tertentu termasuklah:
- Kandungan usus (jus +/- najis)
- Jus gaster dari tiub nasogastrik
- Air kencing dari tiub nephrostomi atau sistostomi
Jika pesakit ada fistula, cecair (jus atau najis) dari jejunum atau ileum, akan melimpah keluar. Terdapat juga keadaan dimana doktor membuat pembedahan ileostomi untuk melencongkan kandungan usus kecil. Ini dilakukan untuk dua tujuan:
- jika terdapat usus besar yang tersumbat
- supaya kandungan usus kecil tidak sampai ke usus besar untuk membenarkan bahagian usus besar yang disambung pulih
Cecair yang terkumpul disukat dengan memindahkannya kedalam bekas penyukat (measuring container) atau dengan menyedut dengan syringe.
Merekod Kuantiti dan Kualiti Cecair Yang Keluar
Jenis cecair yang keluar atau disalirkan ditunjukkan pada kolum berbeza dengan tajuk tertentu, termasuklah:
- Air kencing
- Sedutan nasogastrik
- Keluaran dari tiub saliran,
- Keluaran dari fistula atau ileostomi dll.
- Najis biasa (rekodkan jika ada. Sukat hanya dalam keadaan tertentu)
Waktu bila sukatan dibuat direkodkan pada barisan berasingan dari waktu untuk input, kecuali jika ia berlaku pada masa yang sama. Sepatutnya terdapat ruang yang cukup untuk membolehkan sukatan masuk-keluar dicatat setentang dengan waktu ia berlaku.
Setiap kolum bagi jenis keluaran ada tajuknya sendiri. Kerana ruang adalah terhad jumlah setiap jenis cecair yang keluar dikira dan jumlah kesemuanya direkodkan pada carta dibahagian berasingan pada sebelah bawah. (lihat carta dibawah).
Contoh Cara Merekod Data Keluaran Cecair Kedalam Carta

Total Output at the End of the Shift

Membuat Rumusan (Interpretasi) Tentang Imbangan Masuk-Keluar
Walaupun dari segi fisiologi, jumlah masuk dan keluar sepatutnya seimbang , tetapi melihat dari carta, jumlah masuk yang disukat tidak sama dengan yang keluar malah melebihi pada kadar lebih kurang sebanyak 1000mL (bagi orang dewasa). Keadaan seolah olah tidak seimbang ini terjadi kerana kehilangan dari peluh dan penwapan dari selaput mukosa tidak disukat.
Pengeluaran Air Kencing
Data dalam carta masuk keluar cecair yang sangat penting adalah kuanti air kencing. Air kencing walaupun satu keluaran (output) namun dalam keadaan biasa tidak dikira sebagai kehilangan kerana ia merupakan pengeluaran yang normal untuk kumbahan produk metabolisma.
Kuantiti cecair yang diamabil/diberi dianggap mencukupi jika peasakit dapat menghasilkan 1000 mL air kencing (atau sekurangkurangnya 750 mL). Kemasukan dianggap tidak mencukupi jika pengeluaran air kencing kurang dari 750 mL.
Namun jika kuantiti air kencing rendah, pada hal jumlah yang diberi sudah agak tinggi dan tiada kehilangan luarbiasa berlaku, doktor perlu mengesyaki kemungkinan berlakunya kegagalan fungsi ginjal (kidney function). air kencing memberi gambaran sama ada
Jumlah Air Kencing Luar Biasa
Dalam keadaan biasa, kalau terlalu banyak jumlah air kencing dikeluarkan, ia petunjuk bahawa pesakit telah diberi kuantiti cecair melebihi keperluan. Jadi tindakannya ialah mengurangkan kuantiti cecair yang hendak diberi. Satu kesalahan yang kerap berlaku ialah menambah lagi pemberian cecair untuk mengejar pertambahan kuantiti air kencing.
Namun begitu, perlu disedari terdapat keadaan dimana air kencing dikeluarkan dengan kuantiti yang luar biasa disebabkan oleh penyakit yang dialami. Contohnya:
- diuresis osmotik kerana paras gula dalam darah yang tinggi
- diabetes insipidus
- kegagalan fungsi ginjal pada fasa output tinggi
Kehilangan Melalui Saliran
Tidak semua yang disalirkan keluar merupakan kehilangan. Doktor perlu menentukan sama ada cecair saliran adalah satu kehilangan semasa yang aktif. Cecair yang keluar dari dari rongga peritoneum (ascites) atau pleura (pleural effusion), merupakan kumbahan (effusion) yang telah terkumpul terdahulu sedikit demi sedikit pada tempoh sekian lama. Cecair yang dikeluarkan itu berada diluar peredaran darah dan sistem tubuh pesakit telah pun bertindak keatas kehilangan tersebut. Kuantiti yang dikeluarkan tidak perlu dipampaskan (compensate). Bagaimanana pun, selepas yang terkumpul itu dikeluarkan jika kumbahan bertambah berterusan ia merupakan kehilangan yang aktif yang perlu diganti. Disamping itu, mekanisma patologi yang menyebabkan ia berlaku perlu diperjelaskan dan dirawat.
Kehilangan Darah
Jika darah keluar melalui saliran selepas trauma, pembedahan atau melalui tiub naso-gastrik akibat perut yang luka, ia merupakan satu kehilangan yang perlu diambil kira dan jika kuantitinya adalah besar ia perlu diimbangi dengan memberi tambahan darah/cecair gantian.
Kehilangan Kandungan Usus
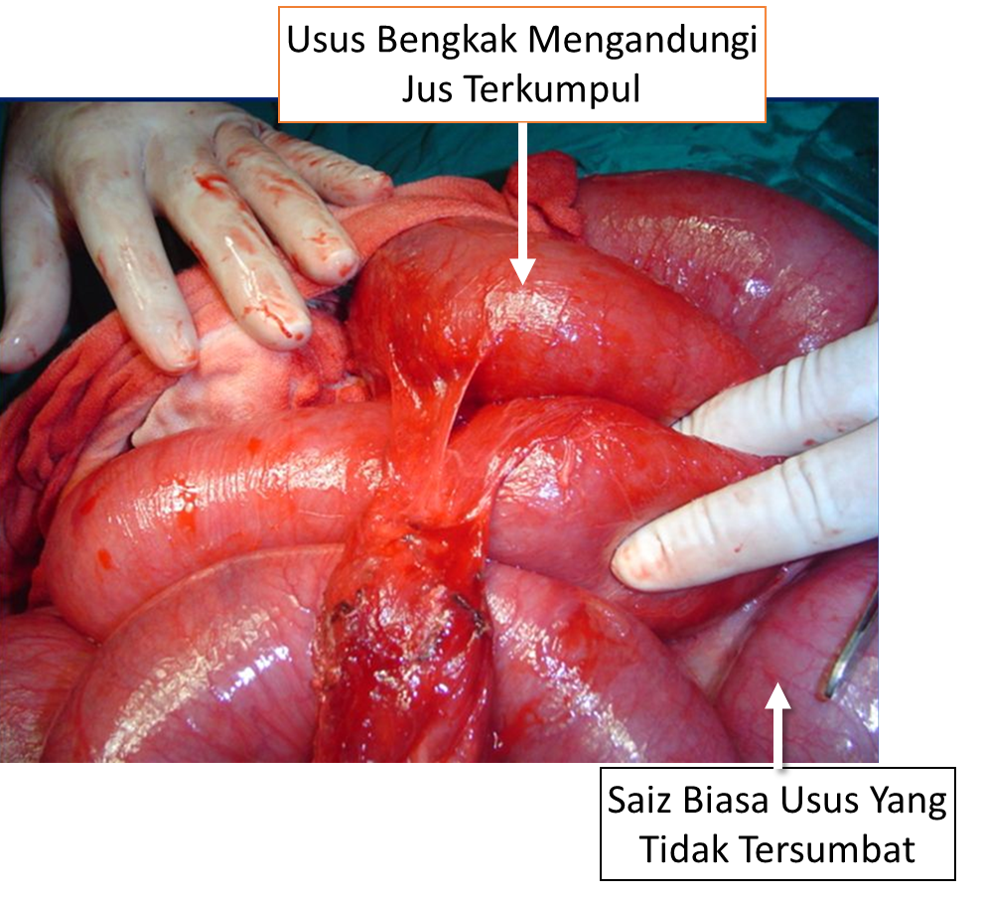
Dalam situasi berlakunya usus tersumbat (intestinal obstruction), cecair yang tersekat dan tidak diserapkan menyebabkan banyak cecair yang tidak masuk semula kedalam peredaran darah. Ia merupakan kehilangan air, elektrolit dan protein yang serius.
Jus yang terkumpul mungkin naik kedalam perut dan dikeluarkan melalui tiub nasogastrik (Ryle’s tube). Sudah menjadi kebiasaan untuk mengantikan kuantiti itu dengan sukatan yang sama dengan Normal saline. Namun perlu diingat bahawa kuantiti yang lebih besar berada didalam usus yang telah sendat. Dengan itu mengganti keluaran dari saliran nasogastrik sahaja tidak mencukupi.
Kuantiti yang hilang dari peredaran perlu dikira berlandaskan jumlah air kencing, tekanan darah, kelajuan nadi dan tanda tanda hidrasi seperti keadaan kulit, permukaan mukosa dan lain lain..
Rumusan
Dalam prosedur pemantauan masuk-keluar cecair perkara berikut perlu diberi perhatian:
- Sepatutnya ada arahan, plan dan rekod.
- Adalah lebih baik jika arahan dan plan disatukan.
- Arahan dan plan perlu dihadkan kepada satu tempoh tertentu. Arahan dan plan perlu dibuat setiap hari.
- Jika perlu menambah atau mengurang jumlah yang hendak diberi atau menukar jenis cecair, plan baru perlu dibuat mulai dari waktu pertukaran dibuat.
- Polisi yang berkesan ialah menjalankan sukatan dan kemasukan data mengikut syif dan hari bekerja jururawat.
- Cara dan saluran pemberian hendaklah dinyatakan dengan jelas.
- Sukatan hendaklah dikira setepat mungkin.
- Sebahagian besar kehilangan cecair dari badan tidak dapat disukat. Jadi jumlah masuk bila dibandingkan dengan jumalah keluar dalam carta tidak diharapkan akan seimbang. Jumlah yang tidak disukat (diperasan) bergantung kepada cuaca dan dianggarkan lebih kurang 1000 mL untuk orang dewasa .
- Disamaping carta Masuk-Keluar faktor klinikal lain perlu diamabil kira bila merancang pemberian cecair.
Link to MSWord version of Chart
INTAKE-OUTPUT CHART MS Word Version
References: